Revista Societatii de Medicina Interna
Articolul face parte din revista :
 Nr.5 din luna 2012
Nr.5 din luna 2012
Autor Katalin Mako
Titlu articolIMPORTANŢA MONITORIZĂRII AMBULATORII A TENSIUNII ARTERIALE ÎN DIAGNOSTICUL ŞI TRATAMENTUL PACIENTULUI HIPERTENSIV
Cuvinte cheiemonitorizare ambulatorie a tensiunii arteriale, hipertensiune de halat alb, hipertensiune mascată, dipper, non dipper, monitorizare la domiciliu a tensiunii arteriale.
Articol
Katalin Mako
Universitatea de Medicină şi Farmacie Târgu Mureş, Clinica Medicală II
Adresa de corespondență:
540136 Târgu Mureş, str. Gheorghe Marinescu, nr. 50
makokatalin@yahoo.com
Introducere
Hipertensiunea arterială (HTA) reprezintă o importantă cauză de morbiditate şi mortalitate. Este o patologie freventă, în Europa din 3 persoane una fiind hipertensivă, iar în populaţia de peste 60 de ani prevalenţa hipertensiunii fiind de peste 50%(1). Prevalenţa bolii este, deci, puternic influenţată de vârstă, dar şi caracterul valorilor tensionale este în corelaţie cu vârsta pacientului, cunoscut fiind faptul că la vârstele de 50-55 ani este caracteristică forma sistolo-diastolică de HTA, iar la vârstnici valoarea diastolică prezintă o “normalizare” persistând HTA izolată sistolică, având ca principal factor fiziopatologic rigiditatea peretelui aortic (aortic stiffening), cu reducerea elasticităţii vaselor mari care, în sine, reprezintă deja o formă de afectare a organelor ţintă. Riscul cardiovascular prezintă evoluţie paralelă cu creşterea valorilor tensionale, o creştere de 2 mmHg a valorii sistolice ridicând mortalitatea prin cardiopatie ischemică cu 7% și riscul de accident vascular cerebral fatal cu 10%(2).
Ghidurile de hipertensiune sunt elaborate şi publicate periodic de societăţile ştiinţifice europene, americane şi internaţionale, având rolul de a recomanda conduita de diagnostic şi tratament în HTA. Ghidurile pot fi considerate ca nişte îndreptare practice, care prezintă metodologia diagnosticului precoce al HTA, metodologia evaluării factorilor de risc cardiovascular, a afectării subclinice de organ ţintă şi a organelor ţintă, respectiv recomandă conduita terapeutică a HTA, accentuând totodată şi importanţa individualizării tratamentului antihipertensiv. Caracteristica importantă a ghidurilor este că sunt elaborate după principii stricte ale medicinii bazate pe dovezi (evidence based medicine). Din această caracteristică importantă a ghidurilor de diagnostic şi tratament derivă şi necesitatea înnoirii periodice a acestora, deoarece anual sunt prezentate studii clinice mari care suplimentează cunoştinţele actuale cu noi şi noi date ştiinţifice.
Societatea Europeană de Hipertensiune a publicat ghiduri terapeutice la fiecare patru ani, ghidul din 2003 a fost urmat de cel din 2007(3), care a fost reevaluat şi republicat în 2009(4) din cauza numeroaselor studii clinice mari apărute după 2007 referitoare la valorile ţintă ale HTA desirabile după infarct miocardic, accident vascular cerebral. În Statele Unite, ghidul JNC7 (Seventh Report of the Joint National Comitee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure)(5) este valabil şi la acest moment(6). Se preconizează că atât un nou ghid ESH, cât şi noul ghid JNC8 vor fi publicate în 2012. Istoricul ghidurilor publicate de NICE (National Institute for Health and Clinical Excellence) începe în 2004, în colaborare cu BHS (British Hypertension Society), ghidul fiind reînnoit de mai multe ori (2006, 2008, 2009, 2010). Cel mai recent ghid NICE a fost publicat în august 2011(7). Subiectul principal al acestui articol, monitorizarea ambulatorie a tensiunii arteriale, va fi prezentat prin prisma ghidului ESH 2009, respectiv a ghidului NICE publicat recent.
Formele de HTA, criteriile de diagnostic şi importanţa prognostică
Recomandarea cea mai marcantă a ghidului britanic publicat recent se referă la monitorizarea ambulatorie a tensiunii arteriale ca metodă obligatorie de diagnostic pentru confirmarea HTA, a HTA de halat alb şi HTA mascate, pentru evaluarea statusului de dipper/nondipper şi pentru examinarea variabilităţii tensiunii arteriale, dar şi ca metodă complementară pentru evaluarea riscului cardiovascular.
Definiţia şi clasificarea HTA în funcţie de valorile tensiunii arteriale (TA) a fost publicată în Ghidul ESH din 2007(3). Definiţia diferitelor forme de HTA, în funcţie de metoda de măsurare, este descrisă, de asemenea, în ghidul din 2007. Pe baza valorilor TA obţinute la cabinet (OBP - office blood pressure) şi la domicilu (HBPM - home blood pressure monitoring sau OOBPM - out-officeblood pressure measurement)(8, 9, 10), HTA se clasifică în următoarele patru categorii:
• TA normală: OBP <140/90 mmHg şi/sau HBPM <135/85mmHg;
• Hipertensiune arterială reală: OBP >140/90mmHg şi/sau HBPM >135/85mmHg;
• Hipertensiune de halat alb (white coat hypertension): OBP >140/90 dar HBPM <135/85mmHg;
• Hipertensiune mascată (revers hypertension): OBP <140/90mmHg dar HBPM >135/85mmHg.
Aceste două forme de HTA nu sunt forme inocente, deoarece mai multe studii au demonstrat că atât la pacienţii cu HTA de halat alb, cât şi la persoanele cu HTA mascată hipertrofia ventriculară stîngă, microalbuminuria, prevalenţa diabetul zaharat latent sunt crescute faţă de populaţia nehipertensivă, deci creşte şi riscul de apariţie precoce a afectării organelor ţintă(11, 12, 13).
Hipertensiunea de halat alb este o formă de variabilitate de scurtă durată a TA şi este caracterizată prin creşteri semnificative şi pronunţate ale valorilor TA şi prin tahicardie sinusală în prezenţa personalului medico-sanitar(14). Valorile maxime ale TA de halat alb sunt atinse la 4-6 minute de la prezentarea în cabinetul de consultaţii, după 10-15 minute valorile scad progresiv, iar după 20 de minute pot dispărea definitiv. Prevalenţa hipertensiunii de halat alb este, în medie, de 20% în rândul pacienţilor hipertensivi. Importanţa prognostică a hipertensiunii de halat alb constă în faptul că, în evoluţie, 28-75% dintre pacienţi dezvoltă HTA reală; de asemenea, s-a demonstrat prezenţa hipertrofiei ventriculare stângi şi a microalbuminuriei la aceşti pacienţi(15). În mecanismul patogenic al apariţiei HTA de halat alb, hiperreactivitatea simpatică reprezintă factorul patogenetic dominant. Deci, HTA de halat alb nu este o entitate clinică inocentă, este un stadiu incipient de HTA, implicând un risc cardiovascular(16).
HTA mascată este fenomenul invers al HTA de halat alb, apare mai frecvent la personele tinere şi de sex masculin, la fumători, la consumatori cronici de etanol(17). Într-un studiu efectuat pe pacienţi cu diabet zaharat tip 2, s-a demonstrat o prevalenţă de 30% a HTA mascate(18, 19). Mecanismul patogenic al fenomenului nu este pe deplin elucidat; s-a descris că pacienţii cu HTA mascată prezintă hiperrectivitate simpatică, respectiv un indice HOMA crescut(20). Nici HTA mascată nu este un fenomen inocent, iar la pacienţii cu această formă de HTA s-a descris o prevalenţă semnificativ crescută a hipertrofiei ventriculare stângi şi aterosclerozei carotidiene, comparativ cu persoanele normotensive(19).
Este cunoscut faptul că TA prezintă variaţii atât pe intervale scurte, cât şi circadiene sau legate de anotimpuri. Variabilitatea circadiană este detectabilă la aproximativ 90% din populaţie(21). Diferenţa dintre valoarea diurnă şi nocturnă depinde în mare măsură de sensibilitatea baroreceptorilor, dar şi de activitatea sistemului nervos vegetativ(22). La hipertensivi, diferenţele între mediile diurne şi nocturne sunt mai mari şi cresc progresiv cu vârsta pacientului(23). Pacienţii cu scăderea adecvată a TA în cursul nopţii sunt denumiţi dipperi, şi statusul de dipper este caracterizat printr-o scădere de peste 10% în media TA nocturne faţă de valorile diurne. Dereglările variabilităţii TA pot fi de multe forme: statusul de non-dipper este caracterizat printr-o scădere cu mai puțin de 10% a valorilor TA diurne faţă de valorile nocturne, iar în caz de dipper excesiv scăderea este de peste 20%(24, 25). O importanţă patogenică prezintă şi creşterea rapidă a valorilor tensionale matinale sau de trezire (morning surge), fenomen care coincide cu maximul circadian al incidenţei episoadelor de angină pectorală, infarct miocardic, tulburări de ritm şi moarte subită(26, 27). Numeroase studii, efectuate pe un număr mare de pacienţi, demonstrează că atât la non-dipperi, cât şi la dipperi excesivi, riscul cardiovascular creşte semnificativ(28, 29, 30).
Recomandările referitoare la folosirea corectă a ABPM, despre instrumentele care pot fi folosite, despre validarea acestora, respectiv despre interpretarea rezultatelor înregistrărilor sunt descrise atât în ghidurile ESH, cât şi în noul ghid NICE.
Monitorizarea ambulatorie a TA - metodologie, interpretarea rezultatelor, indicaţii de utilizare
Monitorizarea ambulatorie a TA (ABPM) este o metodă neinvazivă, automatizată, prin care se înregistrează valorile TA pe o durată de 24 de ore, în condiţii ambulatorii, folosind un aparat special conceput şi validat pentru acesta(31). Aparatele folosite trebuie să fie validate după un sistem de criterii elaborat de British Society of Hypertension (BSH) şi Association for the Advancement of Medical Instrumentation (AAMI). Cu ajutorul metodei, prin reglarea specifică a aparatului, putem efectua un număr foarte mare de determinări ale TA (cel mai frecvent perioada de examinare este de 24 de ore, măsurătorile se efectuează la 15-20 de minute în cursul zilei şi la 30 de minute în cursul nopţii). Pentru o interpretare corectă a unei înregistrări ABPM, numărul minim de măsurători este de 48(32). Ghidul NICE din 2011 recomandă să fie efectuate minimum două înregistrări ale TA pe oră, în cursul zilei, diagnosticul de HTA putând fi pus numai dacă media valorilor a 14 măsurători este peste valorile recomandate(7).
După terminarea seriei de măsurători, datele sunt preluate de calculator și analizate prin intermediul unui soft special. Rezultatele analizei pot fi vizualizate grafic şi tabelar (datele, mediile orare, histogramele, histogramele comparate), prelucrate statistic, analizate, memorate și tipărite. Analiza statistică furnizează două tipuri de date: date măsurate şi date calculate. Datele măsurate sunt: TA sistolică (TAS), TA diastolică (TAD) şi frecvenţa cardiacă, respectiv ora înregistrării acestora. Datele calculate sunt:
• Valorile maximă, minimă, media valorilor TA pe întreaga înregistare, respectiv separat pentru valorile diurne şi nocturne;
• Presiunea pulsului (pulse pressure - PP), care este diferenţa dintre TAS şi TAD; valoarea normală este sub 50 mmHg. Peste 53 mmHg, PP este un factor de risc risc cardiovascular independent.
• Indicele diurn (diurnal index – ID) reprezintă diferenţa dintre TA diurnă şi nocturnă, exprimată procentual prin raportare la valorile diurne. Se calculează şi pentru valorile sistolice şi diastolice. Un indice diurn de sub 10% reprezintă o curbă ABPM tip non-dipper, iar la ID de peste 20% vorbim despre fenomen de dipping extrem.
• Indicele de timp hipertensiv (hypertensive time index - percent time elevation / PTE) reprezintă procentual perioada de timp în care TA a depăşit valoarea normală. Dacă PTE este de peste 15% se confirmă prezenţa HTA, iar la valori PTE de peste 40% este foarte probabilă prezenţa afectării organelor ţintă.
• Impactul hiperbaric (hyperbaric impact - HBI sau pressure load) reprezintă valorile crescute ale TA ca durată şi valoare presională (fiind exprimat în mmHg x ore). Valoarea normală este sub 60 mmHg x oră.
• Deviaţia standard calculată pentru TAS şi TAD prezintă variabilitatea TA, fiind un parametru util pentru evaluarea sensibilităţii baroreceptorilor şi a neuropatiei cardiovasculare.
• Smoothness index (SI) este un parametru folosit în studiile de farmacologie clinică, fiind calculat prin raportul dintre media diferenţelor valorilor TA sub tratament şi media deviaţiilor standard ale acestora(2, 32).
Parametrii de interpretare a unei înregistrări ABPM şi valorile de referinţă ale acestor parametri sunt redate în tabelul 1.
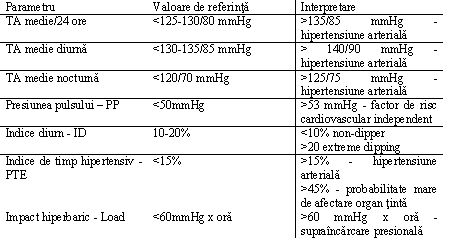
Tabelul 1. Parametrii de interpretare şi valorile de referinţă ale ABPM(33)
Indicaţiile ABPM
Indicațiile generale ale monitorizării TA pe 24 de ore sunt următoarele(34, 35):
• Dacă TA măsurată la cabinet (office blood pressure: OBP) este de peste 140/90 mmHg (Ghidul NICE 2011);
• În cazul în care OBP prezintă mari variaţii cu ocazia vizitelor repetate;
• Valori mari ale OBP la un pacient cu risc cardiovascular redus/moderat;
• Pentru evaluarea corectă a riscului cardiovascular;
• În cazul suspiciunii de hipertensiune de halat alb sau hipertensiune mascată;
• Suspiciune de dereglări ale ritmului diurnal (disfuncţie autonomă)(37);
• HTA apărută episodic;
• HTA rezistentă(38);
• Monitorizarea tratamentului antihipertensiv, episoade de hipotensiune apărute sub tratamentul antihipertensiv;
• Hipotensiuni repetate: hiperestezie de sinus carotidian, colaps, angină etc.;
• HTA de sarcină, sarcină cu risc, preeclampsie;
• Sindrom de apnee în somn;
• Hipotensiune ortostatică;
• Studii farmacologice pentru evaluarea efectului medicaţiei antihipertensive.
Avantajele ABPM
Monitorizarea ambulatorie a TA cu respectarea cu stricteţe a metodologiei de înregistrare şi cu interpretarea corectă a rezultatelor reprezintă o metodă foarte utilă pentru medicul specialist în evaluarea corectă şi stabilirea conduitei terapeutice a pacientului(38, 39). Avantajele metodei pot fi următoarele:
În stabilirea corectă a diagnosticului:
• Prin numărul mare de măsurători efectuate şi prin evaluarea variabilităţii diurne/nocturne, pot fi stabilite corect diagnosticul de HTA şi stadiul HTA;
• Este o metodă obiectivă, reproductibilă şi de încredere;
• Reprezintă standardul de aur în diagnosticul HTA de halat alb(16).
În cazul unor probleme de diagnostic diferenţial:
• Stabilirea legăturii între simptomele pacientului şi valorile actuale ale TA (trebuie menţionată importanţa completării de către pacient a unui jurnal pe toată perioada monitorizării TA, în care să noteze toate evenimentele, simptomele care au avut loc pe perioada monitorizării; interpretarea rezultatelor trebuie făcută împreună cu pacientul, folosind datele din jurnalul completat anterior);
• Suspiciunea de HTA secundară (fenomen non-dipping, creşteri TA paroxistice)
Pentru stabilirea prognosticului:
• Evaluarea variabilităţii pe scurtă durată a TA (factor de risc cardiovascular independent);
• Evaluarea modificărilor diurne/nocturne (statusul de non dipper reprezintă factor de risc cardiovascular independent)(37);
• Evaluarea creşterii extreme a TA în orele dimineţii (morning surge) - factor de risc independent(38, 40, 41);
• Evaluarea corectă a creşterii presiunii de puls - factor de risc independent;
• Controlul atingerii valorilor ţintă ale TA (este o metodă mai obiectivă decât TA măsurată la cabinet);
• Valorile medii ale TA determinate prin metoda ABPM se corelează pozitiv cu prezenţa afectării organelor ţintă (hipertrofie ventriculară sângă, grosime intimă/medie a carotidei, microalbuminurie etc.) (39, 40);
• Presiunea pulsului de peste 53 mmHg indică un risc înalt de afectare a organelor ţintă, independent de valorile medii ale TA.
Avantaje în stabilirea conduitei terapeutice(42, 43, 44):
• Stabilirea ritmului individual al pacientului şi individualizarea tratamentului (non-dipperi, hipertensiune de trezire, variaţii ale TA în cursul zilei etc);
• Evaluarea eficienţei şi duratei de acţiune a medicamentelor.
Monitorizarea TA la domiciliu
Monitorizarea TA la domiciliu (home blood pressure monitoring - HBPM), după cum reiese şi din recomandarea ghidului NICE, reprezintă o metodă utilă în monitorizarea TA. Nu este concurenta sau alternativa ABPM, fiind mai mult o metodă complementară acesteia; rezultatele celor două monitorizări furnizează date utile pentru un diagnostic şi tratament antihipertensiv corect(45). HBPM, ca şi ABPM, este utilă în diagnosticul HTA de halat alb. Cu ABPM, în decursul a 24 de ore pot fi înregistrate 60-80 de valori, iar HBPM furnizează date pe perioade lungi (zile sau săptămâni), permiţând o evaluare longitudinală, în evoluţie, a valorilor TA, la pacientul examinat(46, 47). Desigur, evaluarea ritmului circadian, valorile TA nocturne, stabilirea statusului de dipper/non-dipper pot fi efectuate numai cu ABPM. Pot fi folosite şi formele de telemedicină ale monitorizării TA, când pacientul transmite prin anumite căi de comunicare datele HBPM la un centru de hipertensiune, unde un medic specialist interpretează datele şi transmite recomandări terapeutice pacientului, sistemul funcţionând ca o clinică virtuală de hipertensiune, crescând semnificativ complianţa pacientului(48, 49, 50, 51).
În concluzie, ABPM şi HBPM sunt metode de diagnostic obiective, reproductibile, neinvazive, cu rol deosebit în diagnosticul şi stabilirea conduitei terapeutice, respectiv controlul tratamentului pacienţilor hipertensivi. Cunoaşterea semnificaţiei parametrilor care pot fi calculaţi prin prelucrarea statistică a datelor ABPM (presiunea pulsului, indicele diurnal, indicele de timp hipertensiv, indicele hiperbaric) este foarte utilă în diagnosticul corect al formei de HTA şi clasificarea riscului cardiovascular. După recomandările recente ale ghidurilor de hipertensiune, la fiecare pacient hipertensiv, ABPM trebuie să fie inclus în protocolul de investigaţii, pentru diagnosticul, stadializarea corectă a HTA şi stabilirea riscului cardiovascular, respectiv pentru iniţierea şi controlul tratamentului antihipertensiv.
Bibliografie
1. Cs Farsang, L. Naditch-Brule, S. Perlini et al - Inter-regional comparisons of the prevalence of cardiometabolic risk factors in patients with hypertension in Europe: the GOOD survey. J Hum Hypertens 2009, vol. 23, no. 5: 316–324.
2. Cs Farsang: A hypertonia kezikonyve. Ed: Medintel Budapest 2010 pp 150-185
3. Mancia G et al: The Task Force for Management of Arterial Hypertensin of the European Society of Hypertension (ESH) and the European Society of Cardiology (ESC) J Hypertens 2007: 25:1105-87
4. Mancia G et al: Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens 2009; 27:2121-2158
5. Chobanian AV, Bakris GL, Black HR et al and the National Hoigh Blood Pressure Education Program Coordobnating Comitee: The Seventh Report of the Joint National Comitee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. The JNC 7 Report. JAMA 2003; 289: 3560-3572
6. Pickering TG, Miller NH, Ogedegbe G, et al. Call to action on use and reimbursement for home blood pressure monitoring: executive summary: a joint scientific statement from the American Heart Association, American Society Of Hypertension, and Preventive Cardiovascular Nurses Association. Hypertension 2008; 52:1.
7. Krause T et al: Management of hypertension: a sumnmary of NICE guidance BMJ 2011, 343:d4891
8. Parati G, Pickering TG. Home blood-pressure monitoring: US and European consensus. Lancet 2009; 373:876.
9. Parati G, Stergiou GS, Asmar R, Bilo G et al: ESH Working Group on Blood Pressure Monitoring. European Society of Hypertension guidelines for blood pressure monitoring at home: a summary report of the Second Internation Consensus Conference on Home Blood Pressure Monitoring Journal of Hypertension 2008, 26:1505–1530
10. Parati G, Stergiou GS, Asmar R, et al. European Society of Hypertension practice guidelines for home blood pressure monitoring. J Hum Hypertens 2010; 24:779.
11. Campbell NR, Culleton BW, McKay DW. Misclassification of blood pressure by usual measurement in ambulatory physician practices. Am J Hypertens 2005; 18:1522.
12. Bobrie G, Chatellier G, Genes N, et al. Cardiovascular prognosis of "masked hypertension" detected by blood pressure self-measurement in elderly treated hypertensive patients. JAMA 2004; 291:1342
13. Dolan E, Stanton A, Thijs Let al: Superiority of ambulatory over clinic blood pressure measurement in predicting mortality: the Dublin Outcome Study. Hypertension. 2005; 46: 156–161.
14. Fagard RH, Cornelissen VA: Incidence of cardiovascular events in white-coat, masked and sustained hypertension versus true normotension: a meta-analysis. J Hypertens 2007; 25:2193.
15. White WB. Relating cardiovascular risk to out-of-office blood pressure and the importance of controlling blood pressure 24 hours a day. Am J Med 2008; 121:S2.
16. Pierdomenico SD, Cuccurullo F. Prognostic value of white-coat and masked hypertension diagnosed by ambulatory monitoring in initially untreated subjects: an updated meta analysis. Am J Hypertens 2011; 24:52.
17. Ohkubo T, Kikuya M, Metoki H, et al. Prognosis of "masked" hypertension and "white-coat" hypertension detected by 24-h ambulatory blood pressure monitoring 10-year follow-up from the Ohasama study. J Am Coll Cardiol 2005; 46:508.
18. Trudel X, Brisson L, Larocque B et al: Masked hypertension: different blood pressure measurement methodology and risk factor in a working population J Hypertens 2009, 27:1560-1567
19. Leitao CB, Canani LH, Kramer K et al: Masked hypertension, urinary albumin excretion rate and echocardiographic parameters in putatively normotensive type 2 diabetes mellitus patients. Diabetes Care 2007, 30:1255-1260
20. Grassi G, Servalle G, Trevano FQ et al: Neurogenic abnormalities in masked Hypertension. Hypertension 2007, 50:537-542
21. Ben-Dov IZ, Kark JD, Ben-Ishay D, et al. Predictors of all-cause mortality in clinical ambulatory monitoring: unique aspects of blood pressure during sleep. Hypertension 2007; 49:1235.
22. Stergiou GS, Tzamouranis D, Nasothimiou EG, et al. Are there really differences between home and daytime ambulatory blood pressure? Comparisons using a novel dual-mode ambulatory and home monitor. J Hum Hypertens 2010; 24:207.
23. Redon J, Lurbe E. Nocturnal blood pressure versus nondipping pattern what do they mean? Hypertension. 2008; 51: 41–42.
24. Boggia J, Li Y, Thijs L, et al. Prognostic accuracy of day versus night ambulatory blood pressure: a cohort study. Lancet 2007; 370:1219.
25. Ben-Dov IZ, Bursztyn M: Nondipping in patients with hypertension. Hypertension. 2009; 53: e35
26. Kario K, Pickering TG, Umeda Y, et al. Morning surge in blood pressure as a predictor of silent and clinical cerebrovascular disease in elderly hypertensives: a prospective study. Circulation 2003; 107:1401.
27. Kario K: Morning surge and variability in blood pressure: a new therapeutic target? Hypertension 2005, 45:485-486
28. Fan HQ, Li Y, Thijs L, et al. Prognostic value of isolated nocturnal hypertension on ambulatory measurement in 8711 individuals from 10 populations. J Hypertens 2010; 28:2036.
29. Sierra D, J. Redon, J. R. Banegas et al: Prevalence and factors associated with circadian blood pressure patterns in hypertensive patients. Hypertension 2009, 53:466–472.
30. Ingelsson E, Björklund-Bodegård K, Lind L, et al. Diurnal blood pressure pattern and risk of congestive heart failure. JAMA 2006; 295:2859.
31. Hansen TW, Jeppesen J, Rasmussen S, et al. Ambulatory blood pressure and mortality: a population-based study. Hypertension 2005; 45:499.
32. Head GA, Mihailidou AS, Duggan KA, et al. Definition of ambulatory blood pressure targets for diagnosis and treatment of hypertension in relation to clinic blood pressure: prospective cohort study. BMJ 2010; 340:c1104.
33. Myers MG, Godwin M, Dawes M, et al. Measurement of blood pressure in the office: recognizing the problem and proposing the solution. Hypertension 2010; 55:195.
34. Niiranen TJ, Johansson JK, Reunanen A, Jula AM. Optimal schedule for home blood pressure measurement based on prognostic data: the Finn-Home Study. Hypertension 2011; 57:1081.
35. Nasothimiou EG, Tzamouranis D, Roussias LG et al: Home versus ambulatory blood pressure monitoring in the diagnosis of clinic resistant and true resistant hypertension ournal of Human Hypertension 2011doi:10.1038/jhh.2011.98
36. Salles GF, Cardoso CR, Muxfeldt ES: Prognostic influence of office and ambulatory blood pressures in resistant hypertension. Arch Intern Med 2008; 168:2340.
37. Sayk F, Becker C, Teckentrup C et al: To dip or not to dip. On the physiology of blood pressure decrease during nocturnal sleep in healthy. Hypertension. 2007; 49: 1070–1076.
38. Ayala DE, Hermida RC, Portaluppi F, et al: Bedtime Hypertension Treatment Increases Ambulatory Blood Pressure Control and Reduces Cardiovascular Risk in Resistant Hypertension. Hypertension. 2011;58:e26
39. Metoki H, Ohkubo T, Kikuya M et al: Prognostic significance of night time, early morning and daytime blood pressure on the risk of cerebrovascular and cardiovascular mortality: the Ohasama study J Hypertens 2006, 24:1841-1848
40. Metoki H, Ohkubo T, Kikuya M, et al. Prognostic significance for stroke of a morning pressor surge and a nocturnal blood pressure decline: the Ohasama study. Hypertension 2006; 47:149.
41. Li Y, Thijs L, Hansen TW, et al. Prognostic value of the morning blood pressure surge in 5645 subjects from 8 populations. Hypertension 2010; 55:1040.
42. Agarwal R, Bills JE, Hecht TJ et al: Role of home blood pressure monitoring in overcoming therapeutic inertia and improving hypertension control: a systematic review and meta-analysis. Hypertension 2011; 57:29.
43. Muxfeldt ES, Cardoso CR, Salles GF. Prognostic value of nocturnal blood pressure reduction in resistant hypertension. Arch Intern Med 2009; 169:874.
44. Clement DL, De Buyzere ML, De Bacquer DA, et al. Prognostic value of ambulatory blood-pressure recordings in patients with treated hypertension. N Engl J Med 2003; 348:2407.
45. Pickering TG, Shimbo D, Haas D. Ambulatory blood-pressure monitoring. N Engl J Med 2006; 354:2368.
46. Bosworth HB, Olsen MK, Grubber JM, et al. Two self-management interventions to improve hypertension control: a randomized trial. Ann Intern Med 2009; 151:687.
47. Hodgkinson J, Mant J, Martin U et al: Relative effectiveness of clinic and home blood pressure monitoring compared with ambulatory blood pressure monitoring in diagnosis of hypertension: Systematic Overview BMJ 2011, DOI:10. 1136/bmj.d3621
48. Verberk WJ, Kroon AA, Kessels AG et al: Home blood pressure measurement: a systematic review. J Am Coll Cardiol 2005; 46:743.
49. Niiranen TJ, Hänninen MR, Johansson J, et al. Home-measured blood pressure is a stronger predictor of cardiovascular risk than office blood pressure: the Finn-Home study. Hypertension 2010; 55:1346.
50. Lovibond K et al: Cost-effectiveness of options for the high blood pressure in primary care: a modelling study. Lancet 2011, 378:1219-30
51. O'Brien E. Ambulatory blood pressure measurement. The case for implementation in primary care. Hypertension. 2008; 51: 1435–1441.
 Nr.5 din luna 2012
Nr.5 din luna 2012Katalin Mako
Universitatea de Medicină şi Farmacie Târgu Mureş, Clinica Medicală II
Adresa de corespondență:
540136 Târgu Mureş, str. Gheorghe Marinescu, nr. 50
makokatalin@yahoo.com
Introducere
Hipertensiunea arterială (HTA) reprezintă o importantă cauză de morbiditate şi mortalitate. Este o patologie freventă, în Europa din 3 persoane una fiind hipertensivă, iar în populaţia de peste 60 de ani prevalenţa hipertensiunii fiind de peste 50%(1). Prevalenţa bolii este, deci, puternic influenţată de vârstă, dar şi caracterul valorilor tensionale este în corelaţie cu vârsta pacientului, cunoscut fiind faptul că la vârstele de 50-55 ani este caracteristică forma sistolo-diastolică de HTA, iar la vârstnici valoarea diastolică prezintă o “normalizare” persistând HTA izolată sistolică, având ca principal factor fiziopatologic rigiditatea peretelui aortic (aortic stiffening), cu reducerea elasticităţii vaselor mari care, în sine, reprezintă deja o formă de afectare a organelor ţintă. Riscul cardiovascular prezintă evoluţie paralelă cu creşterea valorilor tensionale, o creştere de 2 mmHg a valorii sistolice ridicând mortalitatea prin cardiopatie ischemică cu 7% și riscul de accident vascular cerebral fatal cu 10%(2).
Ghidurile de hipertensiune sunt elaborate şi publicate periodic de societăţile ştiinţifice europene, americane şi internaţionale, având rolul de a recomanda conduita de diagnostic şi tratament în HTA. Ghidurile pot fi considerate ca nişte îndreptare practice, care prezintă metodologia diagnosticului precoce al HTA, metodologia evaluării factorilor de risc cardiovascular, a afectării subclinice de organ ţintă şi a organelor ţintă, respectiv recomandă conduita terapeutică a HTA, accentuând totodată şi importanţa individualizării tratamentului antihipertensiv. Caracteristica importantă a ghidurilor este că sunt elaborate după principii stricte ale medicinii bazate pe dovezi (evidence based medicine). Din această caracteristică importantă a ghidurilor de diagnostic şi tratament derivă şi necesitatea înnoirii periodice a acestora, deoarece anual sunt prezentate studii clinice mari care suplimentează cunoştinţele actuale cu noi şi noi date ştiinţifice.
Societatea Europeană de Hipertensiune a publicat ghiduri terapeutice la fiecare patru ani, ghidul din 2003 a fost urmat de cel din 2007(3), care a fost reevaluat şi republicat în 2009(4) din cauza numeroaselor studii clinice mari apărute după 2007 referitoare la valorile ţintă ale HTA desirabile după infarct miocardic, accident vascular cerebral. În Statele Unite, ghidul JNC7 (Seventh Report of the Joint National Comitee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure)(5) este valabil şi la acest moment(6). Se preconizează că atât un nou ghid ESH, cât şi noul ghid JNC8 vor fi publicate în 2012. Istoricul ghidurilor publicate de NICE (National Institute for Health and Clinical Excellence) începe în 2004, în colaborare cu BHS (British Hypertension Society), ghidul fiind reînnoit de mai multe ori (2006, 2008, 2009, 2010). Cel mai recent ghid NICE a fost publicat în august 2011(7). Subiectul principal al acestui articol, monitorizarea ambulatorie a tensiunii arteriale, va fi prezentat prin prisma ghidului ESH 2009, respectiv a ghidului NICE publicat recent.
Formele de HTA, criteriile de diagnostic şi importanţa prognostică
Recomandarea cea mai marcantă a ghidului britanic publicat recent se referă la monitorizarea ambulatorie a tensiunii arteriale ca metodă obligatorie de diagnostic pentru confirmarea HTA, a HTA de halat alb şi HTA mascate, pentru evaluarea statusului de dipper/nondipper şi pentru examinarea variabilităţii tensiunii arteriale, dar şi ca metodă complementară pentru evaluarea riscului cardiovascular.
Definiţia şi clasificarea HTA în funcţie de valorile tensiunii arteriale (TA) a fost publicată în Ghidul ESH din 2007(3). Definiţia diferitelor forme de HTA, în funcţie de metoda de măsurare, este descrisă, de asemenea, în ghidul din 2007. Pe baza valorilor TA obţinute la cabinet (OBP - office blood pressure) şi la domicilu (HBPM - home blood pressure monitoring sau OOBPM - out-officeblood pressure measurement)(8, 9, 10), HTA se clasifică în următoarele patru categorii:
• TA normală: OBP <140/90 mmHg şi/sau HBPM <135/85mmHg;
• Hipertensiune arterială reală: OBP >140/90mmHg şi/sau HBPM >135/85mmHg;
• Hipertensiune de halat alb (white coat hypertension): OBP >140/90 dar HBPM <135/85mmHg;
• Hipertensiune mascată (revers hypertension): OBP <140/90mmHg dar HBPM >135/85mmHg.
Aceste două forme de HTA nu sunt forme inocente, deoarece mai multe studii au demonstrat că atât la pacienţii cu HTA de halat alb, cât şi la persoanele cu HTA mascată hipertrofia ventriculară stîngă, microalbuminuria, prevalenţa diabetul zaharat latent sunt crescute faţă de populaţia nehipertensivă, deci creşte şi riscul de apariţie precoce a afectării organelor ţintă(11, 12, 13).
Hipertensiunea de halat alb este o formă de variabilitate de scurtă durată a TA şi este caracterizată prin creşteri semnificative şi pronunţate ale valorilor TA şi prin tahicardie sinusală în prezenţa personalului medico-sanitar(14). Valorile maxime ale TA de halat alb sunt atinse la 4-6 minute de la prezentarea în cabinetul de consultaţii, după 10-15 minute valorile scad progresiv, iar după 20 de minute pot dispărea definitiv. Prevalenţa hipertensiunii de halat alb este, în medie, de 20% în rândul pacienţilor hipertensivi. Importanţa prognostică a hipertensiunii de halat alb constă în faptul că, în evoluţie, 28-75% dintre pacienţi dezvoltă HTA reală; de asemenea, s-a demonstrat prezenţa hipertrofiei ventriculare stângi şi a microalbuminuriei la aceşti pacienţi(15). În mecanismul patogenic al apariţiei HTA de halat alb, hiperreactivitatea simpatică reprezintă factorul patogenetic dominant. Deci, HTA de halat alb nu este o entitate clinică inocentă, este un stadiu incipient de HTA, implicând un risc cardiovascular(16).
HTA mascată este fenomenul invers al HTA de halat alb, apare mai frecvent la personele tinere şi de sex masculin, la fumători, la consumatori cronici de etanol(17). Într-un studiu efectuat pe pacienţi cu diabet zaharat tip 2, s-a demonstrat o prevalenţă de 30% a HTA mascate(18, 19). Mecanismul patogenic al fenomenului nu este pe deplin elucidat; s-a descris că pacienţii cu HTA mascată prezintă hiperrectivitate simpatică, respectiv un indice HOMA crescut(20). Nici HTA mascată nu este un fenomen inocent, iar la pacienţii cu această formă de HTA s-a descris o prevalenţă semnificativ crescută a hipertrofiei ventriculare stângi şi aterosclerozei carotidiene, comparativ cu persoanele normotensive(19).
Este cunoscut faptul că TA prezintă variaţii atât pe intervale scurte, cât şi circadiene sau legate de anotimpuri. Variabilitatea circadiană este detectabilă la aproximativ 90% din populaţie(21). Diferenţa dintre valoarea diurnă şi nocturnă depinde în mare măsură de sensibilitatea baroreceptorilor, dar şi de activitatea sistemului nervos vegetativ(22). La hipertensivi, diferenţele între mediile diurne şi nocturne sunt mai mari şi cresc progresiv cu vârsta pacientului(23). Pacienţii cu scăderea adecvată a TA în cursul nopţii sunt denumiţi dipperi, şi statusul de dipper este caracterizat printr-o scădere de peste 10% în media TA nocturne faţă de valorile diurne. Dereglările variabilităţii TA pot fi de multe forme: statusul de non-dipper este caracterizat printr-o scădere cu mai puțin de 10% a valorilor TA diurne faţă de valorile nocturne, iar în caz de dipper excesiv scăderea este de peste 20%(24, 25). O importanţă patogenică prezintă şi creşterea rapidă a valorilor tensionale matinale sau de trezire (morning surge), fenomen care coincide cu maximul circadian al incidenţei episoadelor de angină pectorală, infarct miocardic, tulburări de ritm şi moarte subită(26, 27). Numeroase studii, efectuate pe un număr mare de pacienţi, demonstrează că atât la non-dipperi, cât şi la dipperi excesivi, riscul cardiovascular creşte semnificativ(28, 29, 30).
Recomandările referitoare la folosirea corectă a ABPM, despre instrumentele care pot fi folosite, despre validarea acestora, respectiv despre interpretarea rezultatelor înregistrărilor sunt descrise atât în ghidurile ESH, cât şi în noul ghid NICE.
Monitorizarea ambulatorie a TA - metodologie, interpretarea rezultatelor, indicaţii de utilizare
Monitorizarea ambulatorie a TA (ABPM) este o metodă neinvazivă, automatizată, prin care se înregistrează valorile TA pe o durată de 24 de ore, în condiţii ambulatorii, folosind un aparat special conceput şi validat pentru acesta(31). Aparatele folosite trebuie să fie validate după un sistem de criterii elaborat de British Society of Hypertension (BSH) şi Association for the Advancement of Medical Instrumentation (AAMI). Cu ajutorul metodei, prin reglarea specifică a aparatului, putem efectua un număr foarte mare de determinări ale TA (cel mai frecvent perioada de examinare este de 24 de ore, măsurătorile se efectuează la 15-20 de minute în cursul zilei şi la 30 de minute în cursul nopţii). Pentru o interpretare corectă a unei înregistrări ABPM, numărul minim de măsurători este de 48(32). Ghidul NICE din 2011 recomandă să fie efectuate minimum două înregistrări ale TA pe oră, în cursul zilei, diagnosticul de HTA putând fi pus numai dacă media valorilor a 14 măsurători este peste valorile recomandate(7).
După terminarea seriei de măsurători, datele sunt preluate de calculator și analizate prin intermediul unui soft special. Rezultatele analizei pot fi vizualizate grafic şi tabelar (datele, mediile orare, histogramele, histogramele comparate), prelucrate statistic, analizate, memorate și tipărite. Analiza statistică furnizează două tipuri de date: date măsurate şi date calculate. Datele măsurate sunt: TA sistolică (TAS), TA diastolică (TAD) şi frecvenţa cardiacă, respectiv ora înregistrării acestora. Datele calculate sunt:
• Valorile maximă, minimă, media valorilor TA pe întreaga înregistare, respectiv separat pentru valorile diurne şi nocturne;
• Presiunea pulsului (pulse pressure - PP), care este diferenţa dintre TAS şi TAD; valoarea normală este sub 50 mmHg. Peste 53 mmHg, PP este un factor de risc risc cardiovascular independent.
• Indicele diurn (diurnal index – ID) reprezintă diferenţa dintre TA diurnă şi nocturnă, exprimată procentual prin raportare la valorile diurne. Se calculează şi pentru valorile sistolice şi diastolice. Un indice diurn de sub 10% reprezintă o curbă ABPM tip non-dipper, iar la ID de peste 20% vorbim despre fenomen de dipping extrem.
• Indicele de timp hipertensiv (hypertensive time index - percent time elevation / PTE) reprezintă procentual perioada de timp în care TA a depăşit valoarea normală. Dacă PTE este de peste 15% se confirmă prezenţa HTA, iar la valori PTE de peste 40% este foarte probabilă prezenţa afectării organelor ţintă.
• Impactul hiperbaric (hyperbaric impact - HBI sau pressure load) reprezintă valorile crescute ale TA ca durată şi valoare presională (fiind exprimat în mmHg x ore). Valoarea normală este sub 60 mmHg x oră.
• Deviaţia standard calculată pentru TAS şi TAD prezintă variabilitatea TA, fiind un parametru util pentru evaluarea sensibilităţii baroreceptorilor şi a neuropatiei cardiovasculare.
• Smoothness index (SI) este un parametru folosit în studiile de farmacologie clinică, fiind calculat prin raportul dintre media diferenţelor valorilor TA sub tratament şi media deviaţiilor standard ale acestora(2, 32).
Parametrii de interpretare a unei înregistrări ABPM şi valorile de referinţă ale acestor parametri sunt redate în tabelul 1.

Tabelul 1. Parametrii de interpretare şi valorile de referinţă ale ABPM(33)
Indicaţiile ABPM
Indicațiile generale ale monitorizării TA pe 24 de ore sunt următoarele(34, 35):
• Dacă TA măsurată la cabinet (office blood pressure: OBP) este de peste 140/90 mmHg (Ghidul NICE 2011);
• În cazul în care OBP prezintă mari variaţii cu ocazia vizitelor repetate;
• Valori mari ale OBP la un pacient cu risc cardiovascular redus/moderat;
• Pentru evaluarea corectă a riscului cardiovascular;
• În cazul suspiciunii de hipertensiune de halat alb sau hipertensiune mascată;
• Suspiciune de dereglări ale ritmului diurnal (disfuncţie autonomă)(37);
• HTA apărută episodic;
• HTA rezistentă(38);
• Monitorizarea tratamentului antihipertensiv, episoade de hipotensiune apărute sub tratamentul antihipertensiv;
• Hipotensiuni repetate: hiperestezie de sinus carotidian, colaps, angină etc.;
• HTA de sarcină, sarcină cu risc, preeclampsie;
• Sindrom de apnee în somn;
• Hipotensiune ortostatică;
• Studii farmacologice pentru evaluarea efectului medicaţiei antihipertensive.
Avantajele ABPM
Monitorizarea ambulatorie a TA cu respectarea cu stricteţe a metodologiei de înregistrare şi cu interpretarea corectă a rezultatelor reprezintă o metodă foarte utilă pentru medicul specialist în evaluarea corectă şi stabilirea conduitei terapeutice a pacientului(38, 39). Avantajele metodei pot fi următoarele:
În stabilirea corectă a diagnosticului:
• Prin numărul mare de măsurători efectuate şi prin evaluarea variabilităţii diurne/nocturne, pot fi stabilite corect diagnosticul de HTA şi stadiul HTA;
• Este o metodă obiectivă, reproductibilă şi de încredere;
• Reprezintă standardul de aur în diagnosticul HTA de halat alb(16).
În cazul unor probleme de diagnostic diferenţial:
• Stabilirea legăturii între simptomele pacientului şi valorile actuale ale TA (trebuie menţionată importanţa completării de către pacient a unui jurnal pe toată perioada monitorizării TA, în care să noteze toate evenimentele, simptomele care au avut loc pe perioada monitorizării; interpretarea rezultatelor trebuie făcută împreună cu pacientul, folosind datele din jurnalul completat anterior);
• Suspiciunea de HTA secundară (fenomen non-dipping, creşteri TA paroxistice)
Pentru stabilirea prognosticului:
• Evaluarea variabilităţii pe scurtă durată a TA (factor de risc cardiovascular independent);
• Evaluarea modificărilor diurne/nocturne (statusul de non dipper reprezintă factor de risc cardiovascular independent)(37);
• Evaluarea creşterii extreme a TA în orele dimineţii (morning surge) - factor de risc independent(38, 40, 41);
• Evaluarea corectă a creşterii presiunii de puls - factor de risc independent;
• Controlul atingerii valorilor ţintă ale TA (este o metodă mai obiectivă decât TA măsurată la cabinet);
• Valorile medii ale TA determinate prin metoda ABPM se corelează pozitiv cu prezenţa afectării organelor ţintă (hipertrofie ventriculară sângă, grosime intimă/medie a carotidei, microalbuminurie etc.) (39, 40);
• Presiunea pulsului de peste 53 mmHg indică un risc înalt de afectare a organelor ţintă, independent de valorile medii ale TA.
Avantaje în stabilirea conduitei terapeutice(42, 43, 44):
• Stabilirea ritmului individual al pacientului şi individualizarea tratamentului (non-dipperi, hipertensiune de trezire, variaţii ale TA în cursul zilei etc);
• Evaluarea eficienţei şi duratei de acţiune a medicamentelor.
Monitorizarea TA la domiciliu
Monitorizarea TA la domiciliu (home blood pressure monitoring - HBPM), după cum reiese şi din recomandarea ghidului NICE, reprezintă o metodă utilă în monitorizarea TA. Nu este concurenta sau alternativa ABPM, fiind mai mult o metodă complementară acesteia; rezultatele celor două monitorizări furnizează date utile pentru un diagnostic şi tratament antihipertensiv corect(45). HBPM, ca şi ABPM, este utilă în diagnosticul HTA de halat alb. Cu ABPM, în decursul a 24 de ore pot fi înregistrate 60-80 de valori, iar HBPM furnizează date pe perioade lungi (zile sau săptămâni), permiţând o evaluare longitudinală, în evoluţie, a valorilor TA, la pacientul examinat(46, 47). Desigur, evaluarea ritmului circadian, valorile TA nocturne, stabilirea statusului de dipper/non-dipper pot fi efectuate numai cu ABPM. Pot fi folosite şi formele de telemedicină ale monitorizării TA, când pacientul transmite prin anumite căi de comunicare datele HBPM la un centru de hipertensiune, unde un medic specialist interpretează datele şi transmite recomandări terapeutice pacientului, sistemul funcţionând ca o clinică virtuală de hipertensiune, crescând semnificativ complianţa pacientului(48, 49, 50, 51).
În concluzie, ABPM şi HBPM sunt metode de diagnostic obiective, reproductibile, neinvazive, cu rol deosebit în diagnosticul şi stabilirea conduitei terapeutice, respectiv controlul tratamentului pacienţilor hipertensivi. Cunoaşterea semnificaţiei parametrilor care pot fi calculaţi prin prelucrarea statistică a datelor ABPM (presiunea pulsului, indicele diurnal, indicele de timp hipertensiv, indicele hiperbaric) este foarte utilă în diagnosticul corect al formei de HTA şi clasificarea riscului cardiovascular. După recomandările recente ale ghidurilor de hipertensiune, la fiecare pacient hipertensiv, ABPM trebuie să fie inclus în protocolul de investigaţii, pentru diagnosticul, stadializarea corectă a HTA şi stabilirea riscului cardiovascular, respectiv pentru iniţierea şi controlul tratamentului antihipertensiv.
Bibliografie
1. Cs Farsang, L. Naditch-Brule, S. Perlini et al - Inter-regional comparisons of the prevalence of cardiometabolic risk factors in patients with hypertension in Europe: the GOOD survey. J Hum Hypertens 2009, vol. 23, no. 5: 316–324.
2. Cs Farsang: A hypertonia kezikonyve. Ed: Medintel Budapest 2010 pp 150-185
3. Mancia G et al: The Task Force for Management of Arterial Hypertensin of the European Society of Hypertension (ESH) and the European Society of Cardiology (ESC) J Hypertens 2007: 25:1105-87
4. Mancia G et al: Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens 2009; 27:2121-2158
5. Chobanian AV, Bakris GL, Black HR et al and the National Hoigh Blood Pressure Education Program Coordobnating Comitee: The Seventh Report of the Joint National Comitee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. The JNC 7 Report. JAMA 2003; 289: 3560-3572
6. Pickering TG, Miller NH, Ogedegbe G, et al. Call to action on use and reimbursement for home blood pressure monitoring: executive summary: a joint scientific statement from the American Heart Association, American Society Of Hypertension, and Preventive Cardiovascular Nurses Association. Hypertension 2008; 52:1.
7. Krause T et al: Management of hypertension: a sumnmary of NICE guidance BMJ 2011, 343:d4891
8. Parati G, Pickering TG. Home blood-pressure monitoring: US and European consensus. Lancet 2009; 373:876.
9. Parati G, Stergiou GS, Asmar R, Bilo G et al: ESH Working Group on Blood Pressure Monitoring. European Society of Hypertension guidelines for blood pressure monitoring at home: a summary report of the Second Internation Consensus Conference on Home Blood Pressure Monitoring Journal of Hypertension 2008, 26:1505–1530
10. Parati G, Stergiou GS, Asmar R, et al. European Society of Hypertension practice guidelines for home blood pressure monitoring. J Hum Hypertens 2010; 24:779.
11. Campbell NR, Culleton BW, McKay DW. Misclassification of blood pressure by usual measurement in ambulatory physician practices. Am J Hypertens 2005; 18:1522.
12. Bobrie G, Chatellier G, Genes N, et al. Cardiovascular prognosis of "masked hypertension" detected by blood pressure self-measurement in elderly treated hypertensive patients. JAMA 2004; 291:1342
13. Dolan E, Stanton A, Thijs Let al: Superiority of ambulatory over clinic blood pressure measurement in predicting mortality: the Dublin Outcome Study. Hypertension. 2005; 46: 156–161.
14. Fagard RH, Cornelissen VA: Incidence of cardiovascular events in white-coat, masked and sustained hypertension versus true normotension: a meta-analysis. J Hypertens 2007; 25:2193.
15. White WB. Relating cardiovascular risk to out-of-office blood pressure and the importance of controlling blood pressure 24 hours a day. Am J Med 2008; 121:S2.
16. Pierdomenico SD, Cuccurullo F. Prognostic value of white-coat and masked hypertension diagnosed by ambulatory monitoring in initially untreated subjects: an updated meta analysis. Am J Hypertens 2011; 24:52.
17. Ohkubo T, Kikuya M, Metoki H, et al. Prognosis of "masked" hypertension and "white-coat" hypertension detected by 24-h ambulatory blood pressure monitoring 10-year follow-up from the Ohasama study. J Am Coll Cardiol 2005; 46:508.
18. Trudel X, Brisson L, Larocque B et al: Masked hypertension: different blood pressure measurement methodology and risk factor in a working population J Hypertens 2009, 27:1560-1567
19. Leitao CB, Canani LH, Kramer K et al: Masked hypertension, urinary albumin excretion rate and echocardiographic parameters in putatively normotensive type 2 diabetes mellitus patients. Diabetes Care 2007, 30:1255-1260
20. Grassi G, Servalle G, Trevano FQ et al: Neurogenic abnormalities in masked Hypertension. Hypertension 2007, 50:537-542
21. Ben-Dov IZ, Kark JD, Ben-Ishay D, et al. Predictors of all-cause mortality in clinical ambulatory monitoring: unique aspects of blood pressure during sleep. Hypertension 2007; 49:1235.
22. Stergiou GS, Tzamouranis D, Nasothimiou EG, et al. Are there really differences between home and daytime ambulatory blood pressure? Comparisons using a novel dual-mode ambulatory and home monitor. J Hum Hypertens 2010; 24:207.
23. Redon J, Lurbe E. Nocturnal blood pressure versus nondipping pattern what do they mean? Hypertension. 2008; 51: 41–42.
24. Boggia J, Li Y, Thijs L, et al. Prognostic accuracy of day versus night ambulatory blood pressure: a cohort study. Lancet 2007; 370:1219.
25. Ben-Dov IZ, Bursztyn M: Nondipping in patients with hypertension. Hypertension. 2009; 53: e35
26. Kario K, Pickering TG, Umeda Y, et al. Morning surge in blood pressure as a predictor of silent and clinical cerebrovascular disease in elderly hypertensives: a prospective study. Circulation 2003; 107:1401.
27. Kario K: Morning surge and variability in blood pressure: a new therapeutic target? Hypertension 2005, 45:485-486
28. Fan HQ, Li Y, Thijs L, et al. Prognostic value of isolated nocturnal hypertension on ambulatory measurement in 8711 individuals from 10 populations. J Hypertens 2010; 28:2036.
29. Sierra D, J. Redon, J. R. Banegas et al: Prevalence and factors associated with circadian blood pressure patterns in hypertensive patients. Hypertension 2009, 53:466–472.
30. Ingelsson E, Björklund-Bodegård K, Lind L, et al. Diurnal blood pressure pattern and risk of congestive heart failure. JAMA 2006; 295:2859.
31. Hansen TW, Jeppesen J, Rasmussen S, et al. Ambulatory blood pressure and mortality: a population-based study. Hypertension 2005; 45:499.
32. Head GA, Mihailidou AS, Duggan KA, et al. Definition of ambulatory blood pressure targets for diagnosis and treatment of hypertension in relation to clinic blood pressure: prospective cohort study. BMJ 2010; 340:c1104.
33. Myers MG, Godwin M, Dawes M, et al. Measurement of blood pressure in the office: recognizing the problem and proposing the solution. Hypertension 2010; 55:195.
34. Niiranen TJ, Johansson JK, Reunanen A, Jula AM. Optimal schedule for home blood pressure measurement based on prognostic data: the Finn-Home Study. Hypertension 2011; 57:1081.
35. Nasothimiou EG, Tzamouranis D, Roussias LG et al: Home versus ambulatory blood pressure monitoring in the diagnosis of clinic resistant and true resistant hypertension ournal of Human Hypertension 2011doi:10.1038/jhh.2011.98
36. Salles GF, Cardoso CR, Muxfeldt ES: Prognostic influence of office and ambulatory blood pressures in resistant hypertension. Arch Intern Med 2008; 168:2340.
37. Sayk F, Becker C, Teckentrup C et al: To dip or not to dip. On the physiology of blood pressure decrease during nocturnal sleep in healthy. Hypertension. 2007; 49: 1070–1076.
38. Ayala DE, Hermida RC, Portaluppi F, et al: Bedtime Hypertension Treatment Increases Ambulatory Blood Pressure Control and Reduces Cardiovascular Risk in Resistant Hypertension. Hypertension. 2011;58:e26
39. Metoki H, Ohkubo T, Kikuya M et al: Prognostic significance of night time, early morning and daytime blood pressure on the risk of cerebrovascular and cardiovascular mortality: the Ohasama study J Hypertens 2006, 24:1841-1848
40. Metoki H, Ohkubo T, Kikuya M, et al. Prognostic significance for stroke of a morning pressor surge and a nocturnal blood pressure decline: the Ohasama study. Hypertension 2006; 47:149.
41. Li Y, Thijs L, Hansen TW, et al. Prognostic value of the morning blood pressure surge in 5645 subjects from 8 populations. Hypertension 2010; 55:1040.
42. Agarwal R, Bills JE, Hecht TJ et al: Role of home blood pressure monitoring in overcoming therapeutic inertia and improving hypertension control: a systematic review and meta-analysis. Hypertension 2011; 57:29.
43. Muxfeldt ES, Cardoso CR, Salles GF. Prognostic value of nocturnal blood pressure reduction in resistant hypertension. Arch Intern Med 2009; 169:874.
44. Clement DL, De Buyzere ML, De Bacquer DA, et al. Prognostic value of ambulatory blood-pressure recordings in patients with treated hypertension. N Engl J Med 2003; 348:2407.
45. Pickering TG, Shimbo D, Haas D. Ambulatory blood-pressure monitoring. N Engl J Med 2006; 354:2368.
46. Bosworth HB, Olsen MK, Grubber JM, et al. Two self-management interventions to improve hypertension control: a randomized trial. Ann Intern Med 2009; 151:687.
47. Hodgkinson J, Mant J, Martin U et al: Relative effectiveness of clinic and home blood pressure monitoring compared with ambulatory blood pressure monitoring in diagnosis of hypertension: Systematic Overview BMJ 2011, DOI:10. 1136/bmj.d3621
48. Verberk WJ, Kroon AA, Kessels AG et al: Home blood pressure measurement: a systematic review. J Am Coll Cardiol 2005; 46:743.
49. Niiranen TJ, Hänninen MR, Johansson J, et al. Home-measured blood pressure is a stronger predictor of cardiovascular risk than office blood pressure: the Finn-Home study. Hypertension 2010; 55:1346.
50. Lovibond K et al: Cost-effectiveness of options for the high blood pressure in primary care: a modelling study. Lancet 2011, 378:1219-30
51. O'Brien E. Ambulatory blood pressure measurement. The case for implementation in primary care. Hypertension. 2008; 51: 1435–1441.
CONTACT
Prof. Dr. Ion Bruckner
office@srmi.ro
Tel: 021.315.65.11
Editorial Secretary
Dr. Roxana Pioaru
roxana.pioaru@srmi.ro
Secretariat organizatoric
Email: office@srmi.ro
Str. C-tin Noica, nr.134, Interfon 1, sector 6, Bucuresti
Tel : 021-3156511
Fax :021-3156537
Departament Comercial
Mihaela Dragomir
Email: mihaela.dragomir@ella.ro
Str. C-tin Noica, nr.134, Interfon 1, sector 6, Bucuresti
Tel : +40 753 359 693

