Revista Societatii de Medicina Interna
Articolul face parte din revista :
 Nr.1 din luna martie 2011
Nr.1 din luna martie 2011
Autor L. Macovei
Titlu articolSTRATIFICAREA RISCULUI ÎN SINDROAMELE CORONARIENE ACUTE
Cuvinte cheiesindrom coronarian acut, scor de risc
Articol
L. Macovei 1,2, Meda Angheluş1, Cătălina Arsenescu-Georgescu1,2
1 Clinica de Cardiologie Medicală, Institutul de Boli Cardiovasculare Prof. Dr. George I.M. Georgescu ,Iaşi
2 Universitatea de Medicină şi Farmacie Gr. T. Popa, Iaşi
Interesul în ceea ce priveşte stratificarea riscului în sindroamele coronariene acute a crescut mult în ultima perioadă datorită atât importantelor implicaţii prognostice şi terapeutice cât şi îmbunătăţirii mijloacelor utilizate pentru evaluarea riscului, a metodelor diagnostice şi constituirea unor sisteme de scor. Sindroamele coronariene acute reunesc coronaropatii heterogene, cu mecanisme fiziopatologice diferite şi astfel cu grade de risc variabile. Nivelul de risc reprezintă un element extrem de important în elaborarea deciziei terapeutice şi în evaluarea prognosticului. În cursul diagnosticului, gradul de risc trebuie permanent reevaluat şi serveşte drept ghid în managementul terapeutic (figura 1). Riscul nu trebuie privit într-un mod binar, ci mai curând ca un continuum, de la pacienţii cu risc foarte înalt la cei cu risc mic. (1)
Sindroamele coronariene acute cuprind infarctul miocardic acut cu supradenivelare de segment ST (STEMI) şi sindroamele coronariene fără supradenivelare de segment ST (NSTE-SCA) incluzând angina instabilă şi infarctul miocardic acut fără supradenivelare de segment ST. Sindroamele coronariene acute fără supradenivelare de segment ST sunt mai numeroase decât infarctele miocardice cu supradenivelare de segment ST însă, spre deosebire de STEMI care se caracterizează prin risc mai mare de producere a evenimentelor cardiace majore la scurt timp după prezentare, în NSTE-SCA riscul evenimentelor cardiovasculare majore persistă un interval de timp mai lung, mortalitatea la 6 luni fiind comparabilă. (1)
Mijoacele utilizate pentru stratificarea riscului într-un sindrom coronarian acut sunt: istoricul pacientului, examenul clinic, traseul electrocardiografic, biomarkerii de necroză miocardică, aspectul ecocardiografic.
Istoricul pacientului cu sindrom coronarian acut este orientat asupra a 5 factori importanţi în stratificarea riscului cardiovascular : caracterul durerii anginoase, antecedentele de boală cardiacă ischemică, vârsta, sexul pacientului, prezenţa factorilor de risc cardiovasculari tradiţionali.
Examenul clinic trebuie centrat pe evaluarea factorilor care ar fi putut precipita evenimentul coronarian acut (hipertensiunea arterială necontrolată, sângerarea gastrointestinală, tireotoxicoza), a celor care ar putea influenţa riscul şi decizia terapeutică (boală pulmonară cronică, neoplasme) şi asupra impactului hemodinamic al evenimentului coronarian acut. De asemenea, examenul clinic poate oferi date utile pentru diagnosticul diferenţial al durerii toracice (disecţia de aortă, pericardita).
Electrocardiograma are o valoare diagnostică şi prognostică maximizată dacă este urmarită în dinamică. Modificările de segment ST>0,5mm asociate cu prezenţa durerilor anginoase sunt înalt sugestive pentru un eveniment coronarian acut. Supradenivelarea segmentului ST în minim două derivaţii concordante şi în absenţa aspectului îngheţat specific anevrismului de VS, orientează diagnosticul spre infarct miocardic acut cu supradenivelare de segment ST, cu imporanţă majoră asupra deciziei de reperfuzie miocardică (fibrinoliză sau angioplastie). Subdenivelarea segmentului ST şi modificările undei T (unda T negativă, amplă) pot sugera angina pectorală instabilă sau infarctul miocardic fără supradenivelare de segment ST, diferenţa putând fi stabilită doar în prezenţa biomarkerilor de necroză cardiacă. Trebuie menţionat însă, că o electrocardiogramă normală nu exclude diagnosticul de sindrom coronarian acut. Electrocardiograma de efort este indicată doar la pacienţii care au traseu electric de repaus normal, fără durere anginoasă recurentă şi la care markerii de necroză miocardică sunt normali la determinări repetate. Studiul GUSTO II a evidenţiat rolul aspectului electric în evaluarea riscului de moarte subită post sindrom coronarian acut, punând în evidenţă diferenţe nesemnificative între mortalitatea la 6 luni la pacienţii cu infarct miocardic cu sau fără supradenivelare de segment ST, supravieţuirea fiind însă semnificativ mai mică faţă de angina pectorală instabilă. (2)
Biomarkerii de necroză miocardică au utilitate şi semnificaţie diferită în diagnosticul sindromului coronarian acut. Caracteristicile care ar putea defini biomarkerul de necroză miocardică ideal sunt: prezenţa în concentraţie mare în miocard şi absenţa în alte ţesuturi, eliberarea în sânge într-un interval convenabil pentru diagnostic şi cuantificarea prin metode uşoare, reproductibile şi ieftine. (1)
Troponina îndeplineşte cea mai mare parte a acestor cerinţe, fiind astăzi biomarkerul de elecţie în diagnosticul infarctului miocardic acut, rolul său fiind recunoscut odată cu redefinirea necrozei miocardice prin cresterea troponinei peste percentila 99 a normalului alături de criteriul clinic şi electric. La pacienţii cu infarct miocardic, valori crescute ale troponinei sunt înregistrate la 3-4 ore de la debutul durerii şi pot persista până la două săptămâni, datorându-se necrozei aparatului contractil. Astfel, un singur test negativ la prezentare nu este suficient pentru excluderea diagnosticului. Sensibilitatea înaltă a troponinei permite detectarea injuriei miocardice minime, neevidenţiate prin creşterea CK-MB, la aproximativ o treime dintre pacienţii cu NSTE-SCA. La pacienţii cu NSTE-SCA creşteri moderate ale troponinei pot fi evidenţiate chiar şi după 48-72 ore, având un rol foarte important în stratificarea riscului. Troponina poate fi crescută însă şi în alte situaţii legate de injuria miocardică de cauză noncoronariană (3) : insuficienţa renală cu creatinină > 2,5mg/dl;
insuficienţa cardiacă congestivă severă acută sau cronică; disecţia de aortă; stenoza aortică; cardiomiopatia hipertrofică; contuzia miocardică; ablaţia; pacingul; cardioversia electrică; biopsia endomiocardică; miocardita; pericardita; endocardita; criza hipertensivă; tahi sau bradiaritmiile; embolia pulmonară; sindromul de balonizare apicală; hipotiroidia; boli neurologice acute (AVC, hemoragia subarahnoidiană); boli infiltrative (amiloidoza, sarcoidoza, hemocromatoza, sclerodermia); toxicitatea medicamentoasă; rabdomioliza; arsurile care se întind pe o suprafaţă corporală >30%; pacienţii critici, în special cei cu insuficienţă respiratorie sau sepsis.
Creşterea enzimei CK-MB este mai puţin specifică şi sensibilă pentru necroza miocardică decât troponina, deşi a fost timp îndelungat biomarkerul esenţial în diagnosticul infarctului miocardic acut. În prezent, datorită timpului de înjumătaţire mai scurt, este utilizată în special pentru urmărirea evoluţiei infarctului miocardic acut(inclusiv post angioplastie) şi a eventualei extinderi a zonei de necroză miocardică. Analiza cumulativă a ambilor markeri de necroză miocardică este foarte utilă în stratificarea riscului: CK-MB şi troponina crescute sunt echivalente cu risc cardiovascular înalt, doar troponina crescută sugerează risc intermediar, iar CK-MB crescut în absenţa troponinei crescute apare la pacienţii cu risc scăzut.(1)
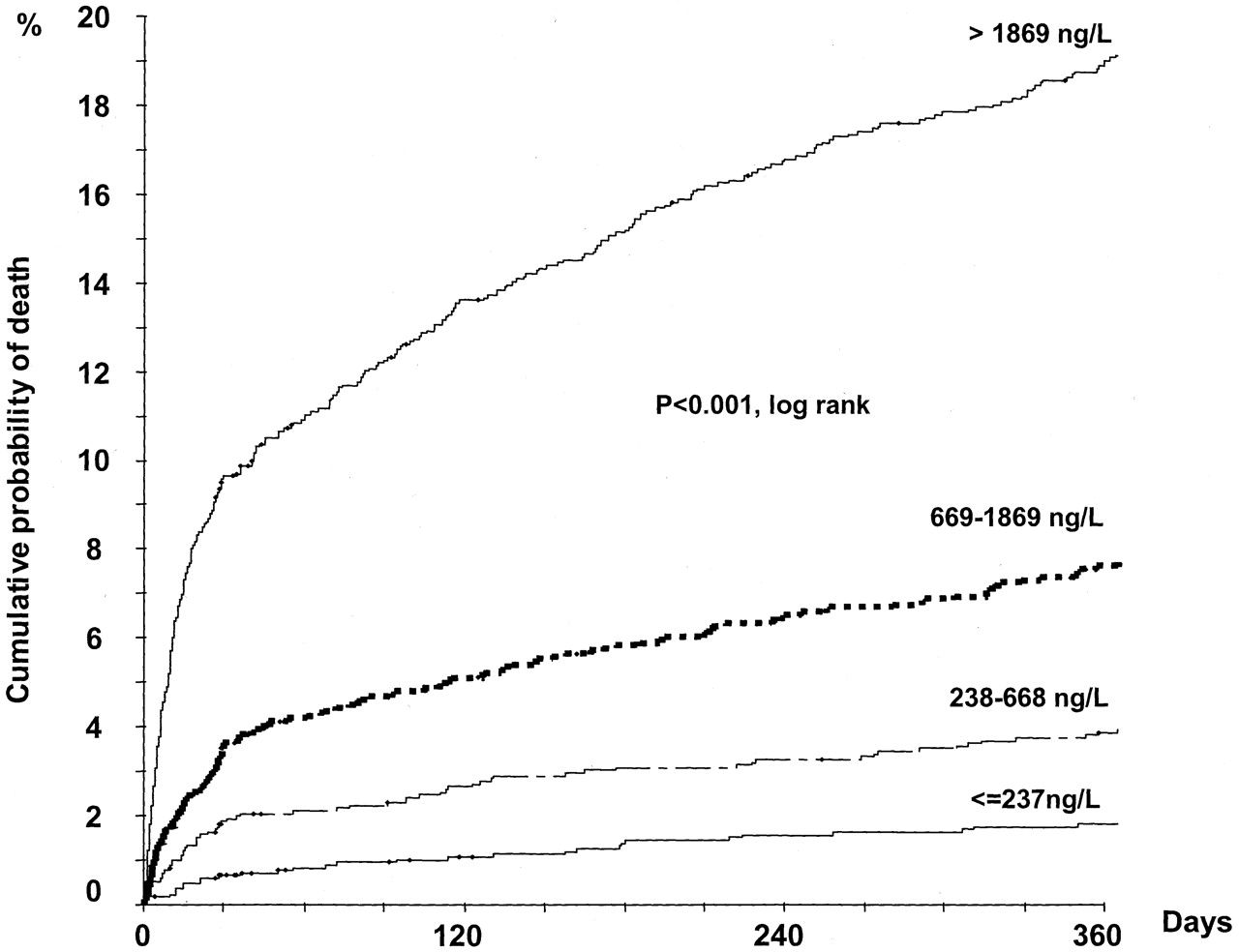
Alţi biomarkeri utili în stratificarea riscului în SCA sunt reprezentaţi de markeri ai ischemiei, inflamaţiei, coagulării, agregării plachetare şi insuficienţei cardiace. Dintre aceştia, proteina C reactivă masurată prin metode cu sensibilitate înaltă (hs-CRP) este cel mai intens studiată şi pare a avea cel mai important rol prognostic. Explicaţia exactă pentru nivelele crescute de hsCRP la pacienţii cu SCA nu este pe deplin elucidată. Având în vedere că leziunea miocardică reprezintă un important stimul inflamator, se consideră că un răspuns inflamator acut de intensitate variabilă se suprapune unui proces inflamator cronic, determinând creşterea diferenţiată a hs-CRP. Studiul FRISC a confirmat că riscul de mortalitate în momentul evenimentului acut este mai mare dacă se asociază cu nivele crescute de hs-CRP( figura 2). (3,5,6)
Activarea neurohormonală evidenţiată prin nivelele serice ale peptidelor natriuretrice secretate la nivelul cordului (BNP si NT-proBNP) are sensibilitate şi specificitate înaltă pentru determinarea disfunctiei ventriculului stâng. Pacienţii cu valori crescute de BNP şi NT-proBNP au risc de deces de 3 până la 5 ori mai mare (figura 3). (7) Nivelul acestora este puternic asociat cu riscul de deces în SCA, chiar dacă se ajustează în funcţie de vârstă, clasa Killip sau fracţia de ejectie. Determinările înregistrate după câteva zile de spitalizare au o valoare prognostică superioară comparativ cu cele de la prezentare. (8,9)
O serie de noi markeri au fost evaluaţi în ultimii ani pentru a stabili rolul lor diagnostic şi prognostic în SCA. Astfel, unii dintre markerii stressului oxidativ (mieloperoxidaza), markerii de tromboză şi inflamaţie (sCD40L), markerii specifici inflamatiei vasculare şi-au demonstrat valoarea în stratificarea riscului cumulat, nefiind însă, deocamdată, utilizaţi de rutină. (3,10,11,12)
Disfuncţia sistolică a ventricului stâng reprezintă un important factor de prognostic la pacienţii cu SCA, putând fi cu uşurinţă evaluată prin ecocardiografie, uşor accesibilă, neinvazivă, reproductibilă. Tulburările kineticii regionale(akinezie, hipokinezie) pot fi evidenţiate în cursul episoadelor ischemice, chiar înaintea apariţiei modificărilor electrocardiografice.(3)
Stratificarea riscului se face la prezentare, iar ulterior este reevaluat în momentele cheie, fiecare grupă de risc beneficiind de o atitudine terapeutică diferită. Stratificarea riscului la prezentare are importanţă în determinarea probabilităţii de SCA. Această estimare iniţială este extrem de importantă pentru selecţia rapidă a pacienţilor care vor fi adresaţi unităţilor de terapie intensivă coronarieni şi a celor care vor beneficia de tratament de reperfuzie (invaziv sau neinvaziv).
În urma stratificării iniţiale pacienţii sunt împărţiţi în risc înalt, intermediar sau mic de sindrom coronarian acut. Pacienţii cu risc înalt sunt cei cu istoric de boală coronariană şi cu durere anginoasă tipică, la care examenul clinic obiectivează hipotensiune, stază pulmonară, edem pulmonar acut sau insuficienţă mitrală nou apărută, electrocardiograma atestă modificări nou instalate ale segmentului ST şi ale undei T, iar bioumoral obiectivăm creşterea markerilor de citoliză miocardică. Aceştia sunt pacienţii care vor fi adresaţi centrelor dotate cu unitate de terapie intensivă coronarieni. Pacienţii cu risc intermediar sunt cei cu vârsta peste 50 ani care prezintă durere retrosternală sau în braţul stâng, cunoscuţi cu boli extracardiace, la care traseul electric obiectivează unda Q sau modificări ale segmentului ST şi ale undei T fără dovada că sunt nou apărute, şi fără modificarea markerilor de necroză miocardică. În categoria pacienţilor cu risc scăzut intră pacienţii cu durere toracică atipică, durere reprodusă prin apăsare, sau cei care declară consumul recent de cocaină, la care traseul electric este normal sau prezintă modificări nespecifice (unda T negativă în derivaţiile cu unda R dominantă) şi fără modificarea markerilor de necroză miocardică. Aceştia sunt pacienţii care nu beneficiază de transfer în secţiile de terapie intensivă coronarieni, fiind urmăriţi timp de 12- 24 ore în secţia de primire urgenţe.(1)
O nouă evaluare a riscului cardiovascular se face în momentul internării în unităţile de terapie intensivă coronarieni, de data aceasta referindu-se la riscul de moarte subită sau de complicaţii ale bolii coronariene ischemice, cu o importanţă majoră în stabilirea strategiei terapeutice ulterioare, cu precădere a indicaţiei de revascularizare miocardică. În această etapă, pacienţii cu risc înalt se caracterizează prin caracterul crescendo al durerilor anginoase sau durere prelungită (>20 min) instalată în repaus, vârsta peste 75 ani, edem pulmonar acut, raluri de stază, galop ventricular sau sufluri cardiace nou apărute. Traseul electric la pacienţii cu risc înalt obiectivează modificări ale segmentului ST peste 0,5mm, bloc de ram stâng nou apărut sau presupus nou apărut, tahicardie ventriculară susţinută. Din punct de vedere bioumoral la pacienţii cu risc crescut se evidenţiază valori ridicate ale biomarkerilor de necroză cardiacă (troponina>0,1ng/ml, CK-MB). Pacienţii cu risc moderat sunt cei cu vârsta peste 70 ani şi antecedente de boală coronariană ischemică, cu durere retrosternală prelungită apărută în repaus şi remisă în momentul examinării, cu dureri retrosternale nocturne sau apărute în repaus şi cu răspuns prompt la nitroglicerină sublingual, sau dureri retrosternale de efort instalate brusc de maxim 2 săptămâni. Traseul electric la aceşti pacienţi poate evidenţia unde T negative, iar bioumoral se înregistrează valori uşor crescute ale markerilor de necroză miocardică (troponina <0,1 dar >0,01.) Pacienţii cu risc scăzut sunt cei cu angină de novo (angină instalată în ultimile 2 săptămâni până la 2 luni anterior prezentării) sau cu angină crescendo (scăderea pragului anginos sau creşterea frecvenţei, duratei şi intensităţii crizelor anginoase), fără modificări patologice la examenul cardiovascular, fără modificări ale traseului electric şi fără dinamica enzimelor de citoliză miocardică.(1)
Mai multe scoruri de stratificare a riscului au fost cercetate şi validate pe loturi mari de pacienţi.Scorul GRACE se bazează pe analiza unor populaţii mari de pacienţi neselectaţi cu sindrom coronarian acut. Factorii de risc incluşi în scorul GRACE au fost cei cu valoare predictivă independentă pentru mortalitatea de cauză cardiovasculară, în cursul spitalizării şi la 6 luni după externare(tabelul 1). Sunt factori uşor de determinat prin anamneză, examen clinic, electrocardiografic şi de laborator: vârsta, ritmul cardiac, tensiunea arterială sistolică, valoarea creatininei serice, clasa Killip la prezentare, modificările de segment ST şi valorile crescute ale biomarkerilor cardiaci. Având în vedere însă complexitatea sa, este nevoie de grafice, tabele sau programe computerizate pentru estimarea gradului de risc la patul bolnavului(tabelul 2). (3,13,14)
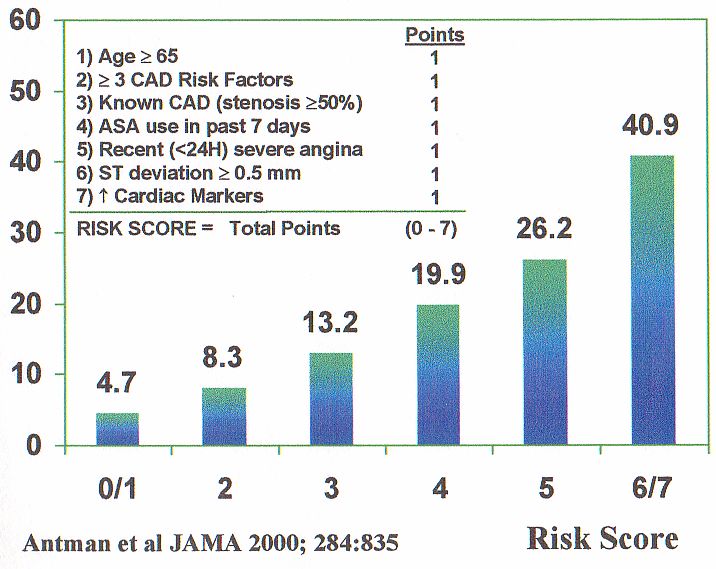
Scorul TIMI este mai puţin precis în anticiparea evenimentelor cardiovasculare majore, însă datorită simplicităţii sale a devenit util şi larg răspândit în cuantificarea riscului la pacienţii cu SCA. A fost validat în 2 trialuri mari : TIMI (the Thrombolysis In Myocardial Infarction) şi ESSENCE (Efficacy and Safety of Subcutaneous Enoxaparin in Unstable Angina and Non-Q-Wave MI trial). Variabilele utilizate de scorul TIMI sunt: vârsta peste 65 ani, stenoze coronariene >50%, mai mult de 3 factori de risc cardiovascular, tratament cu aspirină în ultimele 7 zile, 2 sau mai multe evenimente anginoase în ultimele 24 ore, modificări ale segmentului ST şi creşterea markerilor de necroză miocardică, pentru fiecare dintre acestea acordându-se un punct. Un punctaj <2 se asociază cu un risc scăzut de evenimente cardiovasculare majore, un scor de 3-4 relevă un risc intermediar, iar la un scor peste 5, riscul cardiovascular este înalt (figura 4). (15)
Scorul FRISC a fost elaborat prin analiza retrospectivă a evoluţiei pacienţilor din studiul FRISC II şi este singurul sistem de scor care identifică pacienţii cu un beneficiu pe termen lung secundar strategiei terapeutice invazive. Sunt evaluaţi 7 factori care induc un risc crescut de evenimente cardiovasculare majore: vârstă >70 ani, sex masculin, diabet, infarct miocardic în antecedente, subdenivelare de segment ST şi concentraţii crescute ale markerilor de necroză miocardică (troponina) şi de inflamaţie (IL-6 şi CRP). La pacienţii cu 5 sau mai mult de 5 dintre aceşti factori prezenţi, strategia invazivă a determinat scăderea mortalităţii de la 15,4% la 5,2%. Riscul de moarte subită sau infarct miocardic a fost redus la pacienţii cu 3-4 factori de risc de la 15,7% la 10,8% prin tratament invaziv. Nu a fost pus în evidenţă un beneficiu al tratamentului invaziv la pacienţii cu mai puţin de 2 factori de risc. (16)
În concluzie, stratificarea corectă a riscului permite un management prompt şi eficient în sindroamele coronariene acute, cu importante implicaţii prognostice. Subliniem că în prezenţa unui risc crescut de evenimente cardiovasculare, terapia intervenţională se asociază cu un beneficiu maxim. Pe de altă parte, riscul scăzut nu înseamnă absenţa riscului. În acest context, utilizarea clinică a scorurilor de risc capătă o răspândire din ce în ce mai mare, favorizând o abordare obiectivă şi eficientă a strategiei de diagnostic şi tratament în sindroamele coronariene acute.
Figura 1. Stratificarea riscului şi managementul sindroamelor coronariene acute

Guidelines for the diagnosis and treatment of non-ST-segment elevation acute coronary syndromes Eur. Heart J., 2007: 28, 1598–1660
Figura 2. Rolul predictiv comparativ al Troponinei T şi hs-CRP în mortalitatea din sindroamele coronariene acute – Studiul FRISC (16)

Figura 3. Mortalitatea la un an în functie de nivelul de NT-pro-BNP (7)
Tabel 1. Scorul GRACE (2)
PARAMETRU
PUNCTAJ
1. CLASA KILLIP
I
II
III
IV
0
20
39
59
2. TAS (mmHg)
< 80
80-99
100-119
120-139
140-159
160-199
>200
58
53
43
34
24
10
0
3. FRECVENŢA CARDIACĂ
<50
50-69
70-89
90-109
110-149
150-199
>200
0
3
9
15
24
38
46
4. VÂRSTA(ani)
<29
30-39
40-49
50-59
60-69
70-79
80-89
>80
0
8
25
41
58
75
91
100
5.VALOAREA CREATININEI SERICE(mg%)
0-0,39
0,4-0,79
0,8-1,19
1,2- 1,59
1,6-1,99
2-3,99
>4
1
4
7
10
13
21
28
6.SUBDENIVELAREA SEGMENTULUI ST
28
7.MARKERI DE NECROZĂ MIOCARDICĂ
14
8. STOP CARDIAC LA INTERNARE
39
Tabel 2.Mortalitatea intraspitalicească şi la 6 luni la pacienţii cu SCA conform scorului GRACE( 2)
Gradul de risc
Scorul GRACE
Mortalitatea intraspitalicească%
Scăzut
<108
<1
Intermediar
109-140
1-3
Înalt
>140
>3
Gradul de risc
Scorul GRACE
Mortalitatea la 6 luni %
Scăzut
<88
<3
Intermediar
89-118
3-8
Înalt
>118
>8
Figura 4. Stratificarea riscului în sindroamele coronariene acute – scorul TIMI
Bibliografie
1. Guidelines for The Management of Pacients with Unstable Angina/Non_ST-Elevation Myocardial Infarction. ACC/AHA 2007. Circulation 2007; 116: 803-877.
2. Aylward P et al. GUSTO II Trial. Intern Med J 1993; 23: 766–768.
3. Guidelines for the diagnosis and treatment of non-ST-segment elevation acute coronary syndromes. Eur Heart J 2007; 28: 1598–1660.
4. Armstrong PW, Fu Y, Chang WC et al. Acute Coronary Syndroms in the GUSTO-IIb Trial. Circulation 1998; 98:1860-1868.
5. Liuzzo G, Biasucci LM, Gallimore JR et al. The prognostic value of C-reactive protein and serum amyloid a protein in severe unstable angina. N Engl J Med 1994; 331:417–424.
6. Lindahl B, Toss H, Siegbahn A, Venge P, Wallentin L for The FRISC Study Group. Markers of Myocardial Damage and Inflammation in Relation to Long-Term Mortality in Unstable Coronary Artery. N Engl J Med 2000;343:1139-1147.
7. James SK, Lindahl B, Siegbahn A et al. N-terminal pro-brain natriuretic peptide and other risk markers for the separate prediction of mortality and subsequent myocardial infarction in patients with unstable coronary artery disease: a Global Utilization of Strategies To Open occluded arteries (GUSTO)-IV substudy. Circulation 2003;108: 275–281.
8. Jernberg T, Stridsberg M, Venge P, Lindahl B. N-terminal pro brain natriuretic peptide on admission for early risk stratification of patients with chest pain and no ST-segment elevation. J Am Coll Cardiol 2002; 40:437–445.
9. Heeschen C, Hamm CW, Mitrovic V, Lantelme NH, White HD. N-terminal pro-B-type natriuretic peptide levels for dynamic risk stratification of patients with acute coronary syndromes. Circulation 2004;110: 3206–3212.
10. Baldus S, Heeschen C, Meinertz T et al. Myeloperoxidase serum levels predict risk in patients with acute coronary syndromes. Circulation 2003;108:1440–1445.
11. Weber M, Hamm C. Novel biomarkers-the long march from bench to bedside. Eur Heart J 2008; 29: 1079–1081.
12. Varo N, de Lemos JA, Libby P et al. Soluble CD40L Risk Prediction After Acute Coronary Syndromes. Circulation 2003;108:1049-105.
13. Eagle KA, Lim MJ, Dabbous OH et al. A Validated Prediction Model for All Forms of Acute Coronary Syndrome. JAMA 2004; 291:2727-2733.
14. Fox KA, Dabbous OH, Goldberg RJ et al. Prediction of risk of death and myocardial infarction in the six months after presentation with acute coronary syndrome: prospective multinational observational study (GRACE). BMJ 2006; 333(7578):1091
15. Antman EM, Cohen M, Bernink PJ et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284(7):876-8.
16. Lagerqvist B, Diderholm E, Lindahl B et al. FRISC score for selection of patients for an early invasive treatment strategy in unstable coronary artery disease. Heart 2005; 91(8):1047-52
 Nr.1 din luna martie 2011
Nr.1 din luna martie 2011L. Macovei 1,2, Meda Angheluş1, Cătălina Arsenescu-Georgescu1,2
1 Clinica de Cardiologie Medicală, Institutul de Boli Cardiovasculare Prof. Dr. George I.M. Georgescu ,Iaşi
2 Universitatea de Medicină şi Farmacie Gr. T. Popa, Iaşi
Interesul în ceea ce priveşte stratificarea riscului în sindroamele coronariene acute a crescut mult în ultima perioadă datorită atât importantelor implicaţii prognostice şi terapeutice cât şi îmbunătăţirii mijloacelor utilizate pentru evaluarea riscului, a metodelor diagnostice şi constituirea unor sisteme de scor. Sindroamele coronariene acute reunesc coronaropatii heterogene, cu mecanisme fiziopatologice diferite şi astfel cu grade de risc variabile. Nivelul de risc reprezintă un element extrem de important în elaborarea deciziei terapeutice şi în evaluarea prognosticului. În cursul diagnosticului, gradul de risc trebuie permanent reevaluat şi serveşte drept ghid în managementul terapeutic (figura 1). Riscul nu trebuie privit într-un mod binar, ci mai curând ca un continuum, de la pacienţii cu risc foarte înalt la cei cu risc mic. (1)
Sindroamele coronariene acute cuprind infarctul miocardic acut cu supradenivelare de segment ST (STEMI) şi sindroamele coronariene fără supradenivelare de segment ST (NSTE-SCA) incluzând angina instabilă şi infarctul miocardic acut fără supradenivelare de segment ST. Sindroamele coronariene acute fără supradenivelare de segment ST sunt mai numeroase decât infarctele miocardice cu supradenivelare de segment ST însă, spre deosebire de STEMI care se caracterizează prin risc mai mare de producere a evenimentelor cardiace majore la scurt timp după prezentare, în NSTE-SCA riscul evenimentelor cardiovasculare majore persistă un interval de timp mai lung, mortalitatea la 6 luni fiind comparabilă. (1)
Mijoacele utilizate pentru stratificarea riscului într-un sindrom coronarian acut sunt: istoricul pacientului, examenul clinic, traseul electrocardiografic, biomarkerii de necroză miocardică, aspectul ecocardiografic.
Istoricul pacientului cu sindrom coronarian acut este orientat asupra a 5 factori importanţi în stratificarea riscului cardiovascular : caracterul durerii anginoase, antecedentele de boală cardiacă ischemică, vârsta, sexul pacientului, prezenţa factorilor de risc cardiovasculari tradiţionali.
Examenul clinic trebuie centrat pe evaluarea factorilor care ar fi putut precipita evenimentul coronarian acut (hipertensiunea arterială necontrolată, sângerarea gastrointestinală, tireotoxicoza), a celor care ar putea influenţa riscul şi decizia terapeutică (boală pulmonară cronică, neoplasme) şi asupra impactului hemodinamic al evenimentului coronarian acut. De asemenea, examenul clinic poate oferi date utile pentru diagnosticul diferenţial al durerii toracice (disecţia de aortă, pericardita).
Electrocardiograma are o valoare diagnostică şi prognostică maximizată dacă este urmarită în dinamică. Modificările de segment ST>0,5mm asociate cu prezenţa durerilor anginoase sunt înalt sugestive pentru un eveniment coronarian acut. Supradenivelarea segmentului ST în minim două derivaţii concordante şi în absenţa aspectului îngheţat specific anevrismului de VS, orientează diagnosticul spre infarct miocardic acut cu supradenivelare de segment ST, cu imporanţă majoră asupra deciziei de reperfuzie miocardică (fibrinoliză sau angioplastie). Subdenivelarea segmentului ST şi modificările undei T (unda T negativă, amplă) pot sugera angina pectorală instabilă sau infarctul miocardic fără supradenivelare de segment ST, diferenţa putând fi stabilită doar în prezenţa biomarkerilor de necroză cardiacă. Trebuie menţionat însă, că o electrocardiogramă normală nu exclude diagnosticul de sindrom coronarian acut. Electrocardiograma de efort este indicată doar la pacienţii care au traseu electric de repaus normal, fără durere anginoasă recurentă şi la care markerii de necroză miocardică sunt normali la determinări repetate. Studiul GUSTO II a evidenţiat rolul aspectului electric în evaluarea riscului de moarte subită post sindrom coronarian acut, punând în evidenţă diferenţe nesemnificative între mortalitatea la 6 luni la pacienţii cu infarct miocardic cu sau fără supradenivelare de segment ST, supravieţuirea fiind însă semnificativ mai mică faţă de angina pectorală instabilă. (2)
Biomarkerii de necroză miocardică au utilitate şi semnificaţie diferită în diagnosticul sindromului coronarian acut. Caracteristicile care ar putea defini biomarkerul de necroză miocardică ideal sunt: prezenţa în concentraţie mare în miocard şi absenţa în alte ţesuturi, eliberarea în sânge într-un interval convenabil pentru diagnostic şi cuantificarea prin metode uşoare, reproductibile şi ieftine. (1)
Troponina îndeplineşte cea mai mare parte a acestor cerinţe, fiind astăzi biomarkerul de elecţie în diagnosticul infarctului miocardic acut, rolul său fiind recunoscut odată cu redefinirea necrozei miocardice prin cresterea troponinei peste percentila 99 a normalului alături de criteriul clinic şi electric. La pacienţii cu infarct miocardic, valori crescute ale troponinei sunt înregistrate la 3-4 ore de la debutul durerii şi pot persista până la două săptămâni, datorându-se necrozei aparatului contractil. Astfel, un singur test negativ la prezentare nu este suficient pentru excluderea diagnosticului. Sensibilitatea înaltă a troponinei permite detectarea injuriei miocardice minime, neevidenţiate prin creşterea CK-MB, la aproximativ o treime dintre pacienţii cu NSTE-SCA. La pacienţii cu NSTE-SCA creşteri moderate ale troponinei pot fi evidenţiate chiar şi după 48-72 ore, având un rol foarte important în stratificarea riscului. Troponina poate fi crescută însă şi în alte situaţii legate de injuria miocardică de cauză noncoronariană (3) : insuficienţa renală cu creatinină > 2,5mg/dl;
insuficienţa cardiacă congestivă severă acută sau cronică; disecţia de aortă; stenoza aortică; cardiomiopatia hipertrofică; contuzia miocardică; ablaţia; pacingul; cardioversia electrică; biopsia endomiocardică; miocardita; pericardita; endocardita; criza hipertensivă; tahi sau bradiaritmiile; embolia pulmonară; sindromul de balonizare apicală; hipotiroidia; boli neurologice acute (AVC, hemoragia subarahnoidiană); boli infiltrative (amiloidoza, sarcoidoza, hemocromatoza, sclerodermia); toxicitatea medicamentoasă; rabdomioliza; arsurile care se întind pe o suprafaţă corporală >30%; pacienţii critici, în special cei cu insuficienţă respiratorie sau sepsis.
Creşterea enzimei CK-MB este mai puţin specifică şi sensibilă pentru necroza miocardică decât troponina, deşi a fost timp îndelungat biomarkerul esenţial în diagnosticul infarctului miocardic acut. În prezent, datorită timpului de înjumătaţire mai scurt, este utilizată în special pentru urmărirea evoluţiei infarctului miocardic acut(inclusiv post angioplastie) şi a eventualei extinderi a zonei de necroză miocardică. Analiza cumulativă a ambilor markeri de necroză miocardică este foarte utilă în stratificarea riscului: CK-MB şi troponina crescute sunt echivalente cu risc cardiovascular înalt, doar troponina crescută sugerează risc intermediar, iar CK-MB crescut în absenţa troponinei crescute apare la pacienţii cu risc scăzut.(1)
Alţi biomarkeri utili în stratificarea riscului în SCA sunt reprezentaţi de markeri ai ischemiei, inflamaţiei, coagulării, agregării plachetare şi insuficienţei cardiace. Dintre aceştia, proteina C reactivă masurată prin metode cu sensibilitate înaltă (hs-CRP) este cel mai intens studiată şi pare a avea cel mai important rol prognostic. Explicaţia exactă pentru nivelele crescute de hsCRP la pacienţii cu SCA nu este pe deplin elucidată. Având în vedere că leziunea miocardică reprezintă un important stimul inflamator, se consideră că un răspuns inflamator acut de intensitate variabilă se suprapune unui proces inflamator cronic, determinând creşterea diferenţiată a hs-CRP. Studiul FRISC a confirmat că riscul de mortalitate în momentul evenimentului acut este mai mare dacă se asociază cu nivele crescute de hs-CRP( figura 2). (3,5,6)
Activarea neurohormonală evidenţiată prin nivelele serice ale peptidelor natriuretrice secretate la nivelul cordului (BNP si NT-proBNP) are sensibilitate şi specificitate înaltă pentru determinarea disfunctiei ventriculului stâng. Pacienţii cu valori crescute de BNP şi NT-proBNP au risc de deces de 3 până la 5 ori mai mare (figura 3). (7) Nivelul acestora este puternic asociat cu riscul de deces în SCA, chiar dacă se ajustează în funcţie de vârstă, clasa Killip sau fracţia de ejectie. Determinările înregistrate după câteva zile de spitalizare au o valoare prognostică superioară comparativ cu cele de la prezentare. (8,9)
O serie de noi markeri au fost evaluaţi în ultimii ani pentru a stabili rolul lor diagnostic şi prognostic în SCA. Astfel, unii dintre markerii stressului oxidativ (mieloperoxidaza), markerii de tromboză şi inflamaţie (sCD40L), markerii specifici inflamatiei vasculare şi-au demonstrat valoarea în stratificarea riscului cumulat, nefiind însă, deocamdată, utilizaţi de rutină. (3,10,11,12)
Disfuncţia sistolică a ventricului stâng reprezintă un important factor de prognostic la pacienţii cu SCA, putând fi cu uşurinţă evaluată prin ecocardiografie, uşor accesibilă, neinvazivă, reproductibilă. Tulburările kineticii regionale(akinezie, hipokinezie) pot fi evidenţiate în cursul episoadelor ischemice, chiar înaintea apariţiei modificărilor electrocardiografice.(3)
Stratificarea riscului se face la prezentare, iar ulterior este reevaluat în momentele cheie, fiecare grupă de risc beneficiind de o atitudine terapeutică diferită. Stratificarea riscului la prezentare are importanţă în determinarea probabilităţii de SCA. Această estimare iniţială este extrem de importantă pentru selecţia rapidă a pacienţilor care vor fi adresaţi unităţilor de terapie intensivă coronarieni şi a celor care vor beneficia de tratament de reperfuzie (invaziv sau neinvaziv).
În urma stratificării iniţiale pacienţii sunt împărţiţi în risc înalt, intermediar sau mic de sindrom coronarian acut. Pacienţii cu risc înalt sunt cei cu istoric de boală coronariană şi cu durere anginoasă tipică, la care examenul clinic obiectivează hipotensiune, stază pulmonară, edem pulmonar acut sau insuficienţă mitrală nou apărută, electrocardiograma atestă modificări nou instalate ale segmentului ST şi ale undei T, iar bioumoral obiectivăm creşterea markerilor de citoliză miocardică. Aceştia sunt pacienţii care vor fi adresaţi centrelor dotate cu unitate de terapie intensivă coronarieni. Pacienţii cu risc intermediar sunt cei cu vârsta peste 50 ani care prezintă durere retrosternală sau în braţul stâng, cunoscuţi cu boli extracardiace, la care traseul electric obiectivează unda Q sau modificări ale segmentului ST şi ale undei T fără dovada că sunt nou apărute, şi fără modificarea markerilor de necroză miocardică. În categoria pacienţilor cu risc scăzut intră pacienţii cu durere toracică atipică, durere reprodusă prin apăsare, sau cei care declară consumul recent de cocaină, la care traseul electric este normal sau prezintă modificări nespecifice (unda T negativă în derivaţiile cu unda R dominantă) şi fără modificarea markerilor de necroză miocardică. Aceştia sunt pacienţii care nu beneficiază de transfer în secţiile de terapie intensivă coronarieni, fiind urmăriţi timp de 12- 24 ore în secţia de primire urgenţe.(1)
O nouă evaluare a riscului cardiovascular se face în momentul internării în unităţile de terapie intensivă coronarieni, de data aceasta referindu-se la riscul de moarte subită sau de complicaţii ale bolii coronariene ischemice, cu o importanţă majoră în stabilirea strategiei terapeutice ulterioare, cu precădere a indicaţiei de revascularizare miocardică. În această etapă, pacienţii cu risc înalt se caracterizează prin caracterul crescendo al durerilor anginoase sau durere prelungită (>20 min) instalată în repaus, vârsta peste 75 ani, edem pulmonar acut, raluri de stază, galop ventricular sau sufluri cardiace nou apărute. Traseul electric la pacienţii cu risc înalt obiectivează modificări ale segmentului ST peste 0,5mm, bloc de ram stâng nou apărut sau presupus nou apărut, tahicardie ventriculară susţinută. Din punct de vedere bioumoral la pacienţii cu risc crescut se evidenţiază valori ridicate ale biomarkerilor de necroză cardiacă (troponina>0,1ng/ml, CK-MB). Pacienţii cu risc moderat sunt cei cu vârsta peste 70 ani şi antecedente de boală coronariană ischemică, cu durere retrosternală prelungită apărută în repaus şi remisă în momentul examinării, cu dureri retrosternale nocturne sau apărute în repaus şi cu răspuns prompt la nitroglicerină sublingual, sau dureri retrosternale de efort instalate brusc de maxim 2 săptămâni. Traseul electric la aceşti pacienţi poate evidenţia unde T negative, iar bioumoral se înregistrează valori uşor crescute ale markerilor de necroză miocardică (troponina <0,1 dar >0,01.) Pacienţii cu risc scăzut sunt cei cu angină de novo (angină instalată în ultimile 2 săptămâni până la 2 luni anterior prezentării) sau cu angină crescendo (scăderea pragului anginos sau creşterea frecvenţei, duratei şi intensităţii crizelor anginoase), fără modificări patologice la examenul cardiovascular, fără modificări ale traseului electric şi fără dinamica enzimelor de citoliză miocardică.(1)
Mai multe scoruri de stratificare a riscului au fost cercetate şi validate pe loturi mari de pacienţi.Scorul GRACE se bazează pe analiza unor populaţii mari de pacienţi neselectaţi cu sindrom coronarian acut. Factorii de risc incluşi în scorul GRACE au fost cei cu valoare predictivă independentă pentru mortalitatea de cauză cardiovasculară, în cursul spitalizării şi la 6 luni după externare(tabelul 1). Sunt factori uşor de determinat prin anamneză, examen clinic, electrocardiografic şi de laborator: vârsta, ritmul cardiac, tensiunea arterială sistolică, valoarea creatininei serice, clasa Killip la prezentare, modificările de segment ST şi valorile crescute ale biomarkerilor cardiaci. Având în vedere însă complexitatea sa, este nevoie de grafice, tabele sau programe computerizate pentru estimarea gradului de risc la patul bolnavului(tabelul 2). (3,13,14)
Scorul TIMI este mai puţin precis în anticiparea evenimentelor cardiovasculare majore, însă datorită simplicităţii sale a devenit util şi larg răspândit în cuantificarea riscului la pacienţii cu SCA. A fost validat în 2 trialuri mari : TIMI (the Thrombolysis In Myocardial Infarction) şi ESSENCE (Efficacy and Safety of Subcutaneous Enoxaparin in Unstable Angina and Non-Q-Wave MI trial). Variabilele utilizate de scorul TIMI sunt: vârsta peste 65 ani, stenoze coronariene >50%, mai mult de 3 factori de risc cardiovascular, tratament cu aspirină în ultimele 7 zile, 2 sau mai multe evenimente anginoase în ultimele 24 ore, modificări ale segmentului ST şi creşterea markerilor de necroză miocardică, pentru fiecare dintre acestea acordându-se un punct. Un punctaj <2 se asociază cu un risc scăzut de evenimente cardiovasculare majore, un scor de 3-4 relevă un risc intermediar, iar la un scor peste 5, riscul cardiovascular este înalt (figura 4). (15)
Scorul FRISC a fost elaborat prin analiza retrospectivă a evoluţiei pacienţilor din studiul FRISC II şi este singurul sistem de scor care identifică pacienţii cu un beneficiu pe termen lung secundar strategiei terapeutice invazive. Sunt evaluaţi 7 factori care induc un risc crescut de evenimente cardiovasculare majore: vârstă >70 ani, sex masculin, diabet, infarct miocardic în antecedente, subdenivelare de segment ST şi concentraţii crescute ale markerilor de necroză miocardică (troponina) şi de inflamaţie (IL-6 şi CRP). La pacienţii cu 5 sau mai mult de 5 dintre aceşti factori prezenţi, strategia invazivă a determinat scăderea mortalităţii de la 15,4% la 5,2%. Riscul de moarte subită sau infarct miocardic a fost redus la pacienţii cu 3-4 factori de risc de la 15,7% la 10,8% prin tratament invaziv. Nu a fost pus în evidenţă un beneficiu al tratamentului invaziv la pacienţii cu mai puţin de 2 factori de risc. (16)
În concluzie, stratificarea corectă a riscului permite un management prompt şi eficient în sindroamele coronariene acute, cu importante implicaţii prognostice. Subliniem că în prezenţa unui risc crescut de evenimente cardiovasculare, terapia intervenţională se asociază cu un beneficiu maxim. Pe de altă parte, riscul scăzut nu înseamnă absenţa riscului. În acest context, utilizarea clinică a scorurilor de risc capătă o răspândire din ce în ce mai mare, favorizând o abordare obiectivă şi eficientă a strategiei de diagnostic şi tratament în sindroamele coronariene acute.
Figura 1. Stratificarea riscului şi managementul sindroamelor coronariene acute

Guidelines for the diagnosis and treatment of non-ST-segment elevation acute coronary syndromes Eur. Heart J., 2007: 28, 1598–1660
Figura 2. Rolul predictiv comparativ al Troponinei T şi hs-CRP în mortalitatea din sindroamele coronariene acute – Studiul FRISC (16)

Figura 3. Mortalitatea la un an în functie de nivelul de NT-pro-BNP (7)

Tabel 1. Scorul GRACE (2)
| PARAMETRU | PUNCTAJ |
|---|---|
|
1. CLASA KILLIP I |
0 20 39 59 |
| 2. TAS (mmHg) < 80 80-99 100-119 120-139 140-159 160-199 >200 |
58
|
| 3. FRECVENŢA CARDIACĂ <50 50-69 70-89 90-109 110-149 150-199 >200 |
0 3 9 15 24 38 46 |
| 4. VÂRSTA(ani) <29 30-39 40-49 50-59 60-69 70-79 80-89 >80 |
0 8 25 41 58 75 91 100 |
| 5.VALOAREA CREATININEI SERICE(mg%) 0-0,39 0,4-0,79 0,8-1,19 1,2- 1,59 1,6-1,99 2-3,99 >4 |
1 4 7 10 13 21 28 |
| 6.SUBDENIVELAREA SEGMENTULUI ST | 28 |
| 7.MARKERI DE NECROZĂ MIOCARDICĂ | 14 |
| 8. STOP CARDIAC LA INTERNARE | 39 |
Tabel 2.Mortalitatea intraspitalicească şi la 6 luni la pacienţii cu SCA conform scorului GRACE( 2)
| Gradul de risc | Scorul GRACE | Mortalitatea intraspitalicească% |
|---|---|---|
| Scăzut | <108 | <1 |
| Intermediar | 109-140 | 1-3 |
| Înalt | >140 | >3 |
| Gradul de risc | Scorul GRACE | Mortalitatea la 6 luni % |
| Scăzut | <88 | <3 |
| Intermediar | 89-118 | 3-8 |
| Înalt | >118 | >8 |
Figura 4. Stratificarea riscului în sindroamele coronariene acute – scorul TIMI

Bibliografie
1. Guidelines for The Management of Pacients with Unstable Angina/Non_ST-Elevation Myocardial Infarction. ACC/AHA 2007. Circulation 2007; 116: 803-877.
2. Aylward P et al. GUSTO II Trial. Intern Med J 1993; 23: 766–768.
3. Guidelines for the diagnosis and treatment of non-ST-segment elevation acute coronary syndromes. Eur Heart J 2007; 28: 1598–1660.
4. Armstrong PW, Fu Y, Chang WC et al. Acute Coronary Syndroms in the GUSTO-IIb Trial. Circulation 1998; 98:1860-1868.
5. Liuzzo G, Biasucci LM, Gallimore JR et al. The prognostic value of C-reactive protein and serum amyloid a protein in severe unstable angina. N Engl J Med 1994; 331:417–424.
6. Lindahl B, Toss H, Siegbahn A, Venge P, Wallentin L for The FRISC Study Group. Markers of Myocardial Damage and Inflammation in Relation to Long-Term Mortality in Unstable Coronary Artery. N Engl J Med 2000;343:1139-1147.
7. James SK, Lindahl B, Siegbahn A et al. N-terminal pro-brain natriuretic peptide and other risk markers for the separate prediction of mortality and subsequent myocardial infarction in patients with unstable coronary artery disease: a Global Utilization of Strategies To Open occluded arteries (GUSTO)-IV substudy. Circulation 2003;108: 275–281.
8. Jernberg T, Stridsberg M, Venge P, Lindahl B. N-terminal pro brain natriuretic peptide on admission for early risk stratification of patients with chest pain and no ST-segment elevation. J Am Coll Cardiol 2002; 40:437–445.
9. Heeschen C, Hamm CW, Mitrovic V, Lantelme NH, White HD. N-terminal pro-B-type natriuretic peptide levels for dynamic risk stratification of patients with acute coronary syndromes. Circulation 2004;110: 3206–3212.
10. Baldus S, Heeschen C, Meinertz T et al. Myeloperoxidase serum levels predict risk in patients with acute coronary syndromes. Circulation 2003;108:1440–1445.
11. Weber M, Hamm C. Novel biomarkers-the long march from bench to bedside. Eur Heart J 2008; 29: 1079–1081.
12. Varo N, de Lemos JA, Libby P et al. Soluble CD40L Risk Prediction After Acute Coronary Syndromes. Circulation 2003;108:1049-105.
13. Eagle KA, Lim MJ, Dabbous OH et al. A Validated Prediction Model for All Forms of Acute Coronary Syndrome. JAMA 2004; 291:2727-2733.
14. Fox KA, Dabbous OH, Goldberg RJ et al. Prediction of risk of death and myocardial infarction in the six months after presentation with acute coronary syndrome: prospective multinational observational study (GRACE). BMJ 2006; 333(7578):1091
15. Antman EM, Cohen M, Bernink PJ et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284(7):876-8.
16. Lagerqvist B, Diderholm E, Lindahl B et al. FRISC score for selection of patients for an early invasive treatment strategy in unstable coronary artery disease. Heart 2005; 91(8):1047-52
CONTACT
Prof. Dr. Ion Bruckner
office@srmi.ro
Tel: 021.315.65.11
Editorial Secretary
Dr. Roxana Pioaru
roxana.pioaru@srmi.ro
Secretariat organizatoric
Email: office@srmi.ro
Str. C-tin Noica, nr.134, Interfon 1, sector 6, Bucuresti
Tel : 021-3156511
Fax :021-3156537
Departament Comercial
Mihaela Dragomir
Email: mihaela.dragomir@ella.ro
Str. C-tin Noica, nr.134, Interfon 1, sector 6, Bucuresti
Tel : +40 753 359 693

